Miega apnojas sindroms
Sinonīmi plašākā nozīmē
Obstruktīvs miega apnojas sindroms (OSAS), Obstruktīva miega apnoja (OSA), obstruktīvi ar miegu saistīti elpošanas traucējumi (OSBAS), obstruktīva krākšana, miega apnojas sindroms (SAS - vispārīgs termins)
Angļu.: (obstruktīvs) miega apnojas sindroms
Apnoja: no grieķu valodas: "elpošanas apstāšanās"; Sakiet: “Apnoë”, nevis “Apnö”
Pareizrakstības kļūda: Miega apnejas sindroms

Definīcija un simptomi
Apnoja nozīmē elpošanas pārtraukšanu un ir miega apnojas sindroma galvenā iezīme:
Miega apnojas sindroms raksturo Elpošana pauzes miegākas ilgst vairāk nekā 10 sekundes. Šīs elpošanas pauzes izraisa nakts miega pārtraukumu, miega apnojas sindroms izraisa nakts svīšanu un izteiktu nogurumu, koncentrēšanās traucējumus, veiktspējas traucējumus un depresija dienas laikā ir iespējami miega apnojas sindroma simptomi.
Plašāku informāciju par tēmu lasiet šeit: Miega trūkuma sekas
Sakarā ar nogurumu un tendenci aizmigt (Microsleep) dienas laikā ir palielināts negadījumu risks. Turklāt pacientiem ar miega apnojas sindromu partneriem var būt skaļa nakts pieredze krākšana Ziņot. Tāpat elpošanas apstāšanos bieži pamana pacienta partneri. Paši pacienti to bieži dod sausa mute kad pamodies no rīta.
Kas ir (obstruktīva) miega apnojas sindroms?
Ar terminu "miega apnoja" apzīmē elpošanas apstāšanos, kas notiek normāla nakts miega laikā un ko tad uzskata par slimību, ja tā ilgst vismaz 10 sekundes un notiek 10 reizes stundā ar vismaz 6 stundu miega fāzi.
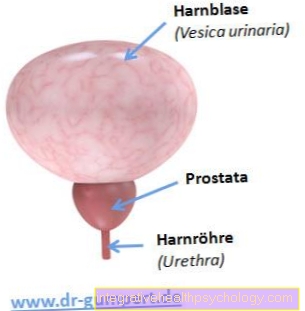
Papildus biežajai obstruktīvajai formai, kas šeit aprakstīta sīkāk, kuras cēlonis ir mehānisks elpošanas gāzes plūsmas pārtraukums caur degunu vai muti (sk. Elpošanu), ir arī centrālā miega apnoja, kuras cēlonis ir centrālā nervu sistēma un kas ir diezgan reti sastopama. , piem. Laima slimības rezultātā. Iespējama arī divu minēto jaukta forma.
Miega apnojas sindroma brīdinošās pazīmes
Attiecīgā persona no rīta jūtas izsmelta, iespējams, cieš no galvassāpes vai reibonis, nav nekas neparasts, ja rodas sausa mute (sk. Reibonis no rīta). Tas ir svarīgs trauksmes signāls patoloģiska miegainība dienā, jo īpaši ar monotonu darbību palīdzību tas var novest pie Microsleep nāk (paaugstināts negadījumu risks satiksmē!).
Ilgtermiņā tas notiek Koncentrācijas un atmiņas traucējumi, depresīvas noskaņas, Erekcijas disfunkcija (impotence, erektilā disfunkcija) un samazināta veiktspēja. Paaugstināta svīšana vai vēlme urinēt naktī var arī norādīt uz miega apnoja.
Kādi simptomi rodas, kad miega apnojai nepieciešama terapija?
Bieži vien gultas kaimiņi uzzina par partnera nemierīgo miegu ar elpošanas pārtraukumiem, kas beidzas ar krākšanas skaņu vai nopūtu un neregulāru skaļu krākšanu. Elpošanas ritms ir traucēts.
Miega apnojas sindroma cēlonis
Vairāk nekā 90% gadījumu miega apnojas sindromu izraisa augšējie elpceļi:
Attiecīgās personas rīkle sašaurinās ar dziļā miega fāzes sākumu, jo rīkles sienas muskuļi atslābst un piekļuve augšējiem elpceļiem ir daļēji bloķēta. Šī parādība ir vēlama pacientiem ar lieko svaru, un to pastiprina alkohola lietošana, smēķēšana vai nomierinošo līdzekļu lietošana. Slimības augšējo elpceļu jomā, piemēram, deguna polipi vai slīpa deguna starpsiena (deguna starpsienas izliekums), var veicināt miega apnojas sindroma attīstību, jo tās veicina mutes elpošanu.
Krākšanas trokšņus izraisa augšējo elpceļu sabrukšana, tāpēc pacientiem ar miega apnojas sindromu praktiski vienmēr ir smagas krākšanas. Tādēļ snoreeriem, kuri dienas laikā ir ļoti noguruši, jāveic miega apnojas sindroma pārbaude.
Miega apnojas sindromu mazāk nekā 10% gadījumu izraisa centrāla nepareiza elpošana miega laikā vai tas rodas hroniskas plaušu slimības rezultātā.Visbiežāk pacientiem ar aptaukošanos miega anorejas gadījumā bieži rodas papildu papildu slimības, piemēram, sirds aritmijas, koronāro artēriju sašaurināšanās vai pilnīga oklūzija ( Koronārā sirds slimība) vai sirds sūknēšanas vājums (sirds mazspēja).
Paaugstināts asinsspiediens, kas ir aptuveni 50% pacientu ar miega apnojas sindromu, ir paaugstinātas stresa mazināšanas nervu sistēmas aktivitātes rezultāts, kas arvien vairāk izdala hormonus adrenalīnu un noradrenalīnu: apnojas fāzes miega laikā nozīmē, ka pacients elpo mazāk skābekļa un ķermenis draud iekļūt skābekļa deficīta situācijā. Tāpēc organisms ir jāvirza, lai pastiprinātu elpošanas darbu. Stresa mazinošā nervu sistēma to dara, nosūtot trauksmi ķermenim caur norepinefrīnu un adrenalīnu. Tomēr sekojošais pastiprinātais elpošanas darbs bieži ir neefektīvs, tāpēc beidzot notiek pamodināšanas reakcija (mikro uzbudinājums), kas ļauj normāli un efektīvi elpot ar pietiekamu skābekļa uzņemšanu no jauna.
Naktī pamošanās lielākoties paliek bezsamaņā, bet tas izraisa miega fragmentāciju un traucē nakts atveseļošanos, tāpēc pacienti dienas laikā ir ļoti noguruši un viņiem pat ir aizmigšanas lēkmes. Turklāt miega apnojas sindroma pacientiem miega laikā var novērot ātrāku pulsu un sirds aritmijas.
Kā notiek elpošanas apstāšanās un kādas ir tā sekas?
Kad cilvēki guļ, visa muskulatūra atslābinās; pārmērīga aukslēju un rīkles muskuļu atslābšana, kā arī citi šķēršļi (polipi, deguna starpsienas izliekums = starpsienas novirze) var būt būtisks šķērslis elpošanas ceļu gāzes plūsmai (skatīt elpošanu).
Ķermenis atkārtoti tiek nepietiekami piegādāts ar skābekli (hipoksija), kas īpaši ietekmē smadzenes. Ja vienlaikus palielinās oglekļa dioksīda saturs asinīs (hiperkapnija), rodas centrālās nervu nomoda reakcijas (tā saucamā “arousel” vai “mikro-arousel”). Parasti attiecīgā persona tos apzināti nepamana. Stresa hormoni izdalās, naktī ir izteiktas asinsrites parametru svārstības (asinsspiediens, sirdsdarbība), tiek traucēta miega arhitektūra un atveseļošanās funkcija. Galu galā tas izraisa arī paaugstinātu asinsspiedienu (arteriālo hipertensiju) dienas laikā, tas izraisa miegainību dienā un nepieciešamību aizmigt, jo sirds un asinsvadu sistēma ir smagi noslogota, palielinās sirdslēkmes un insulta risks.
terapija
Šajā klīniskajā attēlā ir svarīgi nošķirt obstruktīvo un centrālo miega apnojas sindromu, jo cēloņi ir atšķirīgi un par prioritāti jāmeklē cēloņsakarības terapija, t.i., uz cēloņiem orientēta terapija.
Vairāk par šo tēmu lasiet vietnē: Miega apnojas sindroma terapija
Obstruktīvas miega apnojas sindroma gadījumā
Ar obstruktīvu miega apnojas sindromu problēmu parasti izraisa augšējo elpceļu mehānisks aizsprostojums. Kaut arī mandeles vai palatine mandeles parasti tiek palielinātas bērniem, pieaugušajiem cēloņi var būt daudzveidīgāki. Obstruktīvas miega apnojas sindroms pieaugušajiem visbiežāk tiek saistīts ar aptaukošanos, bet var arī palielināt mandeles vai urīnizvadkanālu vai sagriezt deguna starpsienu. Visbeidzot, paplašinātās turbīnas var izraisīt arī šīs sūdzības.
Tādēļ obstruktīvas miega apnojas sindroma ārstēšana ir ķirurģiska anatomiskās struktūras graujoša noņemšana vai koriģēšana. Turklāt CPAP ventilācija parasti tiek norādīta nakts laikā obstruktīvas miega apnojas sindroma gadījumā. CPAP apzīmē "pastāvīgu pozitīvu elpceļu spiedienu" un sastāv no tā, ka gaiss ar pozitīvu spiedienu tiek nepārtraukti padots ķermenī, lai atslābinātie rīkles muskuļi nevarētu pilnībā sabrukt pat izelpas laikā un tādējādi aizsprostot elpceļus. Var runāt arī par pneimatisko šķiedru, jo elpceļus sadala ar gaisa spiediena palīdzību. Dažreiz tiek izmantots arī apzīmējums nCPAP, “n” apzīmē “degunu” un ir elpošanas aparāta pielietojuma veida specifikācija.
Dažos gadījumos priekšroka tiek dota BIPAP ventilācijas režīmam. BIPAP apzīmē "divfāzu pozitīvs elpceļu spiediens" un atšķiras no CPAP ar to, ka ir divi dažādi pārspiediena līmeņi ieelpošanai un izelpošanai. Spiediens izelpas laikā ir nedaudz zemāks nekā ar CPAP, un tas ir īpaši norādīts gadījumos, kad sirds slimības dēļ intrathoracic spiediens jāsaglabā pēc iespējas zemāks vai ir jāuzlabo plaušu ventilācija.
Centrālās miega apnojas sindroma gadījumā
No otras puses, centrālās miega apnojas sindroma gadījumā nav augšējo elpceļu aizsprostojumu, drīzāk tiek traucēta smadzeņu elpošanas piedziņas vadības cilpa. Bieži vien šiem pacientiem attīstās tā sauktais Šajena-Stoksa elpošana un centrālās miega apnojas sindroms bieži tiek saistīts ar citām slimībām, piemēram, sirds mazspēju vai pēc insulta. Tad terapija galvenokārt ir atkarīga no pamata slimības. Tādēļ centrālās miega apnojas sindroma ārstēšana bieži ir sirds mazspējas terapija.
Ar abām miega apnojas sindroma formām ir arī jēga izvairīties vai samazināt pievienotos riska faktorus.Papildus svara kontrolei un optimālam asinsspiediena iestatīšanai tas ietver arī alkohola un nikotīna samazināšanu. Turklāt ir svarīgi uzturēt noteiktu miega higiēnu, lai dotu savam ķermenim iespēju sagatavoties atpūtas fāzēm un pēc iespējas labāk atpūsties. Obstruktīvas miega apnojas sindroma gadījumā var būt arī noderīgi izvairīties no gulēšanas uz muguras, kamēr gulējat, lai mehāniski novērstu elpceļu aizsprostojumu.
operācija
Miega apnojas sindroma operācija parasti tiek norādīta tikai obstruktīvam tipam. Deguna starpsienas korekcija ir izplatīta procedūra. Tāpat kā deguna polipu noņemšana vai turbinātu lieluma samazināšana, tas ir līdzeklis deguna elpošanas uzlabošanai.
Ja problēma ir par vienu stāvu zemāka, piemēram, rīkles rajonā, mandeles var ķirurģiski noņemt. Ir iespējams arī saīsināt uvulu, kā arī savilkt citas mīksto aukslēju struktūras. Šāda veida procedūras sauc arī par Uvulopalato-faringoplastika (īsi: UPPP).
Nedaudz sarežģītāka un ilgstošāka operācija ir augšējā un apakšējā žokļa pārvietošana uz priekšu, tomēr ar šo metodi var sasniegt labus ilgtermiņa rezultātus, īpaši jauniem pacientiem ar obstruktīvu miega apnojas sindromu. Pēdējā iespēja ir traheotomija, kas pazīstama arī kā traheotomija. Traheja tiek sagriezta kaklā, izveidojot ceļu gaisam, kas ir neatkarīgs no mutes un rīkles. Dienas laikā šī pieeja var būt slēgta. Naktīs ar caurulītes palīdzību var nodrošināt elpošanu. Tomēr kopumā šo metodi izmanto ārkārtīgi reti, jo parasti tā tiek saistīta ar ievērojamiem ierobežojumiem pacientam.
Vai tas ir ārstējams?
Izārstēšanās iespējas, protams, vienmēr ir atkarīgas no individuālajiem atklājumiem. Tomēr principā, pastāvīgi ievērojot terapiju un mainot dzīvesveidu, var panākt ievērojamu uzlabojumu līdz pat simptomu izzušanai. Ar svara zaudēšanu vien var panākt ievērojamu simptomu mazināšanu. Ja to veic kontrolētā veidā un ilgstoši uztur, tas var pat izārstēt obstruktīvu miega apnojas sindromu. Alkohola un nikotīna nelietošana var arī būtiski ietekmēt dziedināšanas procesu. Un visbeidzot, arī asinsspiedienam jābūt normālā diapazonā, lai to varētu izārstēt.
Izteiktu anatomisku atradumu gadījumā uz cēloņiem vērsta terapija ķirurģiskas iejaukšanās veidā, protams, var ievērojami uzlabot miega apnojas simptomus vai pat likt tiem pilnībā izzust. Īpaši elpceļu ķirurģiska paplašināšanās noteiktos apstākļos var pilnībā novērst problēmu, tā ka dažos gadījumos var runāt par dziedināšanu. Tikai centrālajam miega apnojas sindromam ir mazāk izārstēšanas iespēju, jo šo klīnisko ainu parasti rada citas hroniskas slimības. Parasti tie jau ir tādā stāvoklī, ka vairs nav ārstējami, bet, ja terapeitiskie pasākumi tiek konsekventi ievēroti, ir iespējams arī kontrolēt simptomus un novērst turpmākas sekas.
prognoze
Ja CPAP terapiju regulāri veic miega apnojas sindroma gadījumā, ir iespējams arī mierīgs miegs, kam ir pozitīva ietekme:
Pacienti dienas laikā ir mazāk noguruši, palielinās viņu sniegums un mazinās negadījumu risks, jo retāk notiek mikromiegs. Miega apnojas pacientiem ar paaugstinātu asinsspiedienu asinsspiediens var samazināties par aptuveni 10 mmHg.
Pacienti ir līdzsvarotāki un partneru miega uzvedība uzlabojas, jo apnojas fāžu laikā viņi bieži uztraucas, ka elpošana pilnībā apstāsies un ne tikai apstāsies. Turklāt, pārtraucot partnera krākšanu, var uzlabot arī viņu nakts miega kvalitāti.
Kā to var sasniegt, sīkāk izskaidro mūsu nākamajā rakstā: Kā jūs varat novērst krākšanu?
Invaliditātes pakāpe (GdB)
Invaliditātes pakāpe (īss GdB) atspoguļo indivīda ikdienas dzīves traucējumus slimības seku dēļ. Obstruktīvam miega apnojas sindromam var būt arī tālejošas sekas skartajiem, un tā sekas var daļēji atpazīt ar GdB palīdzību. Ir dažas vadlīnijas, kuras var izmantot kā aptuvenu ceļvedi. Obstruktīvas miega apnojas sindromu bez nakts ventilācijas pienākuma var saskaitīt līdz GdB 10, savukārt CPAP vai BIPAP terapiju ar atzīmi līdz GdB 20 atzīst. Ja terapija nav iespējama vai, neskatoties uz izsmeltajiem terapeitiskajiem pasākumiem, stāvoklis joprojām ir slikts, tas var novest pie smagas invaliditātes (t.i., GdB 50) atzīšanas. Tomēr, nosakot GdB, vienmēr ir jāņem vērā visi pacienta faktori, lai varētu sniegt pilnīgu priekšstatu par visiem funkcionāliem traucējumiem. Tāpēc iepriekšminētās vērtības ir jāsaprot tikai kā vadlīnijas.
diagnoze
A Miega laboratoriskā izmeklēšana tiek izmantots miega apnojas sindroma ticamai diagnozei.
Pacients guļ vienu nakti miega laboratorijā un miega laikā, papildus smadzeņu viļņiem mēra skābekļa saturu asinīs, elpošanas biežumu, pulsu un asinsspiedienu, kā arī elpošanas plūsmu. Ar visu šo informāciju pacientam ar miega apnojas sindromu var rasties vispārējs ķermeņa funkciju attēls miega laikā.
Turklāt pacientiem ar miega apnojas sindromu jāredz ausu, deguna un rīkles ārsts, kurš pacientam izmeklēs iespējamos elpošanas šķēršļus: Deguna polipi, ļoti liels Rīkles, slīpa deguna starpsiena vai ļoti liela mēle var izraisīt elpošanas problēmas miega laikā, tāpēc tos sauc par “elpošanas šķēršļiem”.
Ja ir pietiekamas aizdomas par obstruktīvas miega apnojas sindroma klātbūtni, pastāv iespēja ambulatori diagnosticēt, izmantojot tā saukto Ārpuslaboratorijas uzraudzības sistēmas (NLMS).
Tās ir kompaktas ierīces, kas reģistrē tādus parametrus kā elpošanas skaņas, skābekļa piesātinājumu asinīs, sirdsdarbības ātrumu un elpošanas plūsmu (deguna plūsmu) nakts laikā, ko attiecīgā persona pavada mājās. Dati tiek novērtēti ārsta kabinetā vai miega laboratorijā.
Turklāt šo diagnozi var veikt arī vienā miega laboratorija var veikt, pavadot vienu līdz divas naktis un papildus iepriekšminētajiem datiem, piem. arī EEG (elektroencefalogramma, smadzeņu viļņu reģistrēšana), Ilgstošs asinsspiediens, Var veikt sirds straumes (EKG) un video ierakstus (Polisomnogrāfija).
Sastopamība populācijā
Aptuveni 4% vīriešu un 2% sieviešu, kas vecāki par 40 gadiem, ir miega apnojas sindroms, un slimība kļūst arvien izplatītāka ar vecumu. Lielākajai daļai pacientu ir liekais svars.
Kurus pacientus ietekmē? Pacienta profils:
Vīriešus ietekmē daudz biežāk nekā sievietes.
Turklāt apmēram 2/3 skarto cilvēku ir liekais svars, un liekā svara (aptaukošanās) parādīšanās var būt arī nakts apnojas sekas.
Iedzimti vai iegūti šķēršļi augšējos elpceļos, piemēram, polipi, deguna starpsienas izliekums, palielinātas mandeles vai liels apakšējā žokļa leņķis (dolichofacial sejas tips), arī izraisa slimību.
Alkohola lietošana vakarā vai nomierinošu vai miega zāļu lietošana, kas naktī kakla rīkles muskuļiem atvieglo, ir arī citi cēloņi.