Krūts vēzis
Sinonīmi plašākā nozīmē
- Krūts vēzis
- Mamma Ca
- Invazīvā kanāla mamma Ca
- Invazīva lobular māmiņa Ca
- iekaisuma krūts ca
Angļu: krūts vēzis
Krūts vēža definīcija
Krūts vēzis (krūts vēzis) ir sievietes vai vīrieša krūts ļaundabīgs audzējs (ļaundabīgs audzējs).
Vēža cēlonis var būt vai nu dziedzeru vadi (piena vadi = ductal carcinoma), vai arī dziedzeru lobulas audi (lobular carcinoma).

Sastopamība populācijā
Krūts vēzis (Mamma-Ca) ir visizplatītākā ļaundabīgā audzēja slimība sievietēm.
Katru gadu apmēram 50 000 sieviešu attīstās krūts vēzis rūpnieciski attīstītajās valstīs. Citiem vārdiem sakot, tas nozīmē, ka gandrīz katra 8. līdz 10. sieviete rūpnieciski attīstītajās valstīs attīstīs šādu audzēju savā dzīvē.
Krūts vēža atkārtošanās laiks parasti ir ap 40 gadu vecumu. Vēl viens brīdis, kad sievietēm arvien vairāk attīstās krūts vēzis, ir pēc menopauzes (klimaktērisks). Tomēr jaunām sievietēm 20 gadu vecumā var attīstīties arī krūts vēzis.
Apmēram 40 gadu vecumā krūts vēzis ir galvenais sieviešu nāves iemesls rūpnieciski attīstītajās valstīs.
Ja aplūko jauno krūts vēža gadījumu skaitu dažu gadu laikā, jāsecina, ka to sieviešu skaits, kurām katru gadu attīstās krūts vēzis, gadu no gada palielinās (palielinās krūts vēža sastopamība).
Tomēr jaunattīstības valstīs tas ir ļoti atšķirīgs. Krūts vēzis tur ir retums.
Krūts vēža ilustrācija
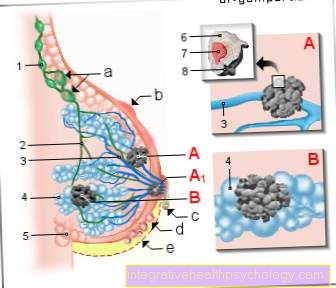
Krūts vēzis - krūts vēzis
(Piena dziedzera ļaundabīgs audzējs)
- Aksilāri limfmezgli -
Nodi lymphoidei axillares - Limfas asinsvadi -
Vasas limfātika - Piena vads -
Kaļķains kanāls - Piena dziedzera dziedzeris -
Lobuli glandulae mammariae - Taukaudi -
Corpus adiposum mammae - Vēža šūna -
Šūna ar mainītu ģenētisko materiālu
(Mutēta šūna) - Kodoliekārta -
Kodols - Šūnapvalki
Krūts vēža simptomi:
a - palielināti limfmezgli
b - vienreizējs krūtīs
c - šķidruma noplūde
no krūtsgala
d - krūškurvja ādas pietūkums
e - krāsas maiņa,
Krūškurvja izmērs, forma
A - kanāla karcinoma
(80%) - piena vadu vēzis, attīstīts
kas atrodas piena kanālu šūnās
A1 - Pedžeta karcinoma -
attīstās ductal carcinoma
īpaši krūtsgala audos
B - lobulārā karcinoma
(15%) - lobular vēzis,
rodas piena dziedzeru lobulās
Visu Dr-Gumpert attēlu pārskatu varat atrast vietnē: medicīniskās ilustrācijas
Krūts krūts vēzis
Krūts krūts vēzis tiek saukts arī par Pedžeta slimību. Šis vēzis var augt gan lokāli, gan invazīvi. Pretstatā klasiskajam krūts vēzim, Pedžeta slimība parāda dažus raksturīgus simptomus. Tipiski ir nieze, dedzinošas un pārslveida ādas izmaiņas uz krūtsgala. Var būt arī nipeļa ievilkšana vai asiņaina sadalīšana no krūtsgala.
Veicot diagnostiku, nelielu audu gabalu izņem ar perforatoru, un to pārbauda patologs. Tiek veiktas arī mamogrāfijas un sonogrāfijas. Krūts vēzis uz krūtsgala ir līdzīgs dažādiem ādas audzējiem vai labdabīgām ādas izmaiņām, kas var parādīties arī šajā jomā. Ja iespējams, terapiju veic ķirurģiski, kam seko sistēmiska terapija.
Lasiet vairāk par tēmu: Pedžeta slimība
Cēloņi un riska faktori
Precīzs krūts vēža attīstības iemesls joprojām nav zināms. Tomēr aptuveni 5% visu krūts vēža slimnieku tika konstatēta saistība starp krūts vēzi un gēna izmaiņām (autosomāli - recesīvi pārmantota gēna mutācija).
Vairāk par cēloņiem: Krūts vēža cēloņi
Izmaiņas (mutācija) skartajos notiek vai nu BRCA-1 gēnā (Krūtis apmncer 1 gēns = krūts vēža gēns 1) uz 17. hromosomas vai BRAC-2 gēns (Krūtis apmncer 2 gēns = krūts vēzis - 2 gēns) hromosomās 13. Ja pacients pārmanto šādas izmaiņas gēnā, viņam ir paaugstināts krūts vēža attīstības risks.
Ja jums ir vēl kāda interese par šo tēmu, izlasiet mūsu nākamo rakstu zemāk: BRCA mutācija
Citi riska faktori, kas var veicināt krūts vēža attīstību, ir
- menstruācijas agrīna sākšanās (menarche)
- kā arī vēlīnā menopauzes sākumā (menopauze)
- nav bērnu (nepiemēroti)
- Sievietes, kuras dzemdēja savu pirmo bērnu pēc 30 gadu vecuma (vēlu Primipara)
Pajautājiet citiem riska faktoriem
- Liekais svars (aptaukošanās)
- Olnīcu vēzis (olnīcu vēzis)
- Dzemdes vēzis (endometrija vēzis)
- Resnās un taisnās zarnas vēzis (resnās zarnas vēzis / kolorektālais vēzis)
Dažas labdabīgas izmaiņas krūšu audos (saistaudos un / vai dziedzeru audos) (2. un 3. pakāpes mastopātija) var būt arī palielināts krūts vēža risks. Smēķēšana palielina arī krūts vēža attīstības risku.
Kas ir riska faktori?
Runājot par riska faktoriem, jānošķir hormonālie, iedzimtie un citi riska faktori. Runājot par hormonālajiem riska faktoriem, jo ilgāks aktīvais hormonālais periods, jo lielāks risks. Tas nozīmē, ka sievietēm ar paaugstinātu menstruālās asiņošanas sākumu un novēlotu menopauzes sākumu ir paaugstināts risks. Tas attiecas arī uz sievietēm, kurām nav grūtniecības vai tās ir maz, kā arī, lietojot hormonālos kontracepcijas līdzekļus pēdējo 5 gadu laikā vai hormonālos preparātus pēc menopauzes.
Viens no iedzimtiem krūts vēža riska faktoriem ir mutācija BRCA gēnā - krūts vēža gēnā. Tomēr starp krūts vēža attīstības riska faktoriem ir arī virkne citu mutāciju. Papildus šīm divām lielajām riska faktoru grupām ir arī citi faktori, kas ir apkopoti citos riska faktoros.
Pie tādām pieder, piemēram, vecums, augsts krūšu audu blīvums, zema fiziskā aktivitāte, miega trūkums, smēķēšana vai 2. tipa cukura diabēts. Pozitīva krūts vēža vēsture ir arī viens no krūts vēža riska faktoriem. Pozitīva slimības vēsture nozīmē esošu krūts vēzi vienā vai otrā pusē, kas vēl nav deģenerējies.
Lasiet vairāk par to mūsu vietnē Krūts vēža risks.
Kāds ir krūts vēža gēns?
Krūts vēža gēns ir mutācija, t.i., izmaiņas ģenētiskajā uzbūvē BRCA gēnos. Ir daudz citu gēnu, kas saistīti ar lielāku krūts vēža risku, taču vislabāk izpētīts ir BRCA gēns. Mutācija tiek mantota kā autosomāli dominējoša īpašība. Tas nozīmē, ka, ja viens no vecākiem ir mutācijas nesējs, bērniem ir 50 procentu risks pārmantot šo mutāciju, un tāpēc paaugstināts vēža risks.
Cilvēkiem, kuriem ir šī gēna mutācija, krūts vēža attīstības risks dzīves laikā ir aptuveni 60–75 procenti, un olnīcu vēža risks atkarībā no precīzas mutācijas ir 10–60 procentu dzīves laikā. Krūts vēža gēns parasti ir agrīnā sākuma stadijā, un laika posmā audzēji rodas biežāk nekā parastā populācijā. Ja ģimenē ir aizdomas par mutāciju BRCA gēnā, var veikt ģenētisko testēšanu. Pirmkārt, tiek pārbaudīta jau slima persona, un, ja rezultāts ir pozitīvs, tiešajai ģimenei var piedāvāt ģenētisko testēšanu. Krūts vēža gēns ir atrodams arī ceturtdaļā no visiem vīriešiem, kuriem ir krūts vēzis. Tā kā vēža risks ir tik palielināts, visi cilvēki, kuri ir pakļauti riskam, tiek iekļauti intensīvākajā agrīnas atklāšanas programmā, lai iespējami agrīni atklātu audzēju atradnes.
Papildinformāciju par šo tēmu var atrast vietnē: Vai krūts vēzis ir iedzimts?
Vecums
Vecums ir krūts vēža riska faktors.
Krūts vēža attīstības risks palielinās līdz ar vecumu, un jaunākas sievietes to ietekmē reti. Lielākajai daļai sieviešu krūts vēzis attīstās tikai no 40 gadu vecuma, īpaši no 50 gadu vecuma. Lielākā daļa slimību rodas pēc menopauzes.
Vidējais krūts vēža sākuma vecums ir 64 gadi.
Visi pārējie vēzis vidēji parādās tikai vecākā vecumā. Krūts vēža attīstības risks tiek palielināts arī tad, ja pusaudža gados notika vēla augšanas spura vai ja menopauze (klimaktērisks ar sekojošu menopauzi) notiek vēlu.
Statistiski sievietes, kuras bija vecākas par 30 gadiem, kad piedzima pirmais bērns, arī ir vairāk pakļautas krūts vēža attīstības riskam.
Krūts vēzis no smēķēšanas
Smēķēšana ir galvenais krūts vēža riska faktors. Pētījumi liecina, ka sievietēm, kas smēķē, krūts vēža līmenis ir par 17% lielāks. Spēcīgām sievietēm šis rādītājs ir pat palielināts par 21%. Interesanti ir arī tas, ka īpaši apdraudētas ir sievietes, kuras smēķēja vairāk nekā 5 gadus pirms pirmās grūtniecības. Tas ir saistīts ar faktu, ka krūts pilnībā neatšķiras pēc pirmās grūtniecības un pirms tam ir ļoti neaizsargāta pret kaitīgu iedarbību.
Krūts vēzis no alkohola
Alkohola lietošana ir krūts vēža vai citu vēža riska faktors, un alkohols, iespējams, ir visnekaitīgākais, ja to lieto katru dienu. Tad pietiek pat ar nelielu alkohola daudzumu (5-15 grami), lai tas kaitīgi ietekmētu piena dziedzera audus. Tādējādi atturēšanās no alkohola ir daudz efektīvāka nekā vienkārši devas samazināšana.
Krūts vēzis un tabletes - vai ir saistība?
Tablešu lietošana var palielināt krūts vēža risku. Tas ir saistīts ar hormoniem, kas ir tablešu sastāvā. Jaunākā pētījumā tika parādīts, ka krūts vēža risku var palielināt līdz pat divdesmit procentiem, ja jūs šobrīd lietojat tabletes vai ja esat lietojis tās pirms 5 gadiem. Risks palielinās, jo ilgāk lietojat tableti. Absolūtā izteiksmē tas nozīmē vēl 13 sievietes no 100 000, kas saslimst ar krūts vēzi, un to var pārveidot par 0,013%. Palielināts krūts vēža risks vienmēr ir jāsalīdzina ar ieguvumiem, ko tabletes dod ar to.
D vitamīns un krūts vēzis - kādas ir attiecības?
Pētījumi liecina, ka zems D vitamīna līmenis ir saistīts ar lielāku mirstību no visiem krūts vēža cēloņiem. Tomēr nav skaidrs, vai progresējoši vēži izraisa zemāku D vitamīna līmeni, t.i., vai tās ir vēža sekas vai smagāka kursa cēlonis. Tomēr līdz šim nav ieteicams lietot D vitamīna piedevas kā vienreizēju maksājumu, jo preparātu ietekme uz slimību gaitu vēl nav pietiekami izpētīta.
Slimības parādīšanās
Krūts vēzis vairāku gadu laikā attīstās no sākotnējām stadijām. Sākumā normālas šūnas (diferencētas šūnas) laika gaitā mainās, tās, tā sakot, diferenciējas (nediferencētas šūnas). Pēc tam tos parasti vairs nevar kontrolēt ar ķermeņa regulējošajiem mehānismiem, bet turpina patstāvīgi augt un mainīties. Galu galā vēža šūnas zaudē sākotnējo funkciju.
Ekskrēcijas vadu krūts vēža sākotnējā stadija (prekanceroze) (invazīva ductal krūts karcinoma) ir tā sauktā piena kanālu virsmas karcinoma (ductal carcinoma in situ = DCIS). Tas veido 90% no visiem krūts vēža prekursoriem. Šajā virsmas karcinomā šūnas jau mainās, bet iznīcinošā veidā neaudzē audu dziļumu. Kā norāda nosaukums, virszemes karcinomas aug virspusēji. Viņi šķērso noteiktu līniju (pagraba membrānu), kas neatdala virspusējās šūnas no apkārtējiem audiem. Virsmas karcinomas vēža šūnas arī neatrodas (metastastējas) citos orgānos. Apmēram 20% no šīm piena vadu virszemes karcinomām notiek abās pusēs un vairākās vietās (vairākās).
Ja šāda virsmas karcinoma aug (proliferējas) ātrāk nekā veidojas asinsvadi, kas virszemes karcinomu var piegādāt ar barības vielām, dažas audzēja daļas var nomirt (nekroze). Šīs atmirušās daļas var kalcificēt turpmākajā gaitā. Šīs kalcifikācijas var noteikt krūts vēža audos, izmantojot mamogrāfiju.
Iznīcinošs (destruktīvs, invazīvs) krūts vēzis, kas iekļūst (infiltrējas) apkārtējos audos, var attīstīties no šīm piena vadu virszemes karcinomām, t.i., piena vadu krūts vēža sākotnējā stadijā. Parasti tas notiek mazāk nekā 10 gadu laikā.
Lobuļu krūts vēža sākotnējā stadija (invazīva lobulārā krūts karcinoma) ir arī virsmas karcinoma (lobular carcinoma in situ = LCIS). Tas neizplatās kanālos, bet gan daivas (lobulas) audos. Nāves audi ir retāk sastopami nekā piena vadu virszemes karcinomas gadījumā, tāpēc pārkaļķošanās ir retāk sastopama. Apmēram 30% no tā notiek abās pusēs un apmēram 60% no tā atrodas (lokalizēti) vairākās vietās (multicentriski). Pēc apmēram 25 gadiem šī sākotnējā stadija attīstīsies par lobuļu krūts vēzi.
Lūdzu, izlasiet arī mūsu lapas Krūts vēža stadijas un Krūts vēzis.
Piena vadu krūts vēzis ir visizplatītākais krūts vēža veids, kam seko lobulas krūts vēzis. Vēl viena reta krūts vēža forma ir mucinous karcinoma, ko sauc arī par žultsakmeņu slimību, kas var radīt biezas gļotas. Medulārā karcinoma un papilārā karcinoma pārstāv arī citas retas krūts vēža formas.Citas retas formas ir cauruļveida karcinoma, adenoid-cistiskā karcinoma un komedo karcinoma. Pēdējais ir ļaundabīgs audzējs, kura vidū ir atmirušās šūnas (nekroze).
Tā saucamais iekaisīgais krūts vēzis (iekaisīgais krūts vēzis) iegūst īpašu formu. Tas veido 1-4% no visiem krūts vēža gadījumiem. Nosaukums cēlies no tā, ka krūts izskatās, ka tur ir iekaisums. Vēža šūnu kolonizācija ādas limfātiskajā sistēmā (lymphangiosis carcinomatosa) noved pie krūšu pārkaršanas un apsārtuma (eritēmas). Krūts ir arī pietūkušas. Ādai ir iegriezumi (oranža āda). Ja krūts ir ar šāda veida izskatu, vienmēr jānoskaidro, vai tas ir iekaisums vai krūts vēzis.
Lūdzu, izlasiet arī mūsu rakstu par šo Krūškurvja pietūkums.
Pedžeta karcinoma (Pedžeta krūts slimība) ir īpašs krūts vēža veids. Šāda veida krūts vēža gadījumā vienreizējs savienojas ar nipeli (nipeli). Krūtsgals ir sarkans, pārslains un niezošs
Kādi krūts vēža veidi pastāv?
Ir vairākas klasifikācijas, kas strukturē dažādus krūts vēža veidus. Piemēram, jūs varat apskatīt vēža histoloģiju, t.i., audu sastāvu. Šeit tiek nodalīta in situ karcinoma un invazīvās karcinomas. In situ karcinoma ir neinvazīvi augošs audzējs, kas vēl nav šķērsojis šūnu robežas. Šajā grupā histoloģija turpina diferencēt ductal no lobular in situ karcinomas. Invazīvu karcinomu gadījumā visbiežāk sastopamās karcinomas ir "nespecifiska tipa" (NST), kuras nevar piešķirt nevienam konkrētam tipam.
Īpašas krūts vēža formas ir iekaisīgs krūts vēzis (iekaisīgs krūts vēzis) un Pedžeta slimība, krūtsgala iekaisuma audzējs. Tad jūs varat klasificēt dažādus krūts vēža veidus pēc to receptoru statusa, kas ir svarīgi terapijas lēmumā. Vispazīstamākais ir trīskārši negatīvs krūts vēzis, kam nav antivielu vai hormonu receptoru. Visi receptoru zvaigznāji ir sadalīti dažādās grupās, un no tā izriet terapija, kā arī audzēja lielums un diferenciācija.
Uzziniet vairāk par tēmu: Kādi krūts vēža veidi pastāv?
Kādas ir krūts vēža pazīmes?
Krūts vēzis parasti ir saistīts ar simptomiem tikai vēlīnā stadijā. DCIS agrīnajā formā simptomi parādās tikai aptuveni 20% no visām sievietēm. Iespējams, ka uz krūtīm ir ievilkumi, kurus var arī apsārtt. Jums vienmēr jāpievērš uzmanība ādas un krūšu kontūras asimetrijai. Tās var liecināt par vietējām izmaiņām krūšu audos. Viena pazīme, ka strukturētam vēža skrīningam vajadzētu būt atklātam jau agrīnā stadijā, ir krūts lokāla sacietēšana.
Viņi bieži ir izplūduši, nejutīgi pret spiedienu un tos nevar pārvietot. Visizplatītākā lokalizācija ir krūšu augšējā un ārējā daļā un netālu no paduses. Vēža skrīninga ietvaros tiek palpēti arī paduses limfmezgli, jo progresējoša krūts vēža gadījumā tos var palielināt. Pārvietots krūts vēža pieaugums var izraisīt limfas asinsvadu aizsprostojumu un limfedēmas attīstību. Tas noved pie ūdens aiztures krūts un var izraisīt ādas izmaiņas, piemēram, apelsīna miziņu. Ja krūts vēzis ir ļoti progresējis, tas var izpausties kā veiktspējas kritums un svara zudums.
Lasiet vairāk par tēmu: Kā atpazīt krūts vēzi?
Kā es varu atpazīt krūts vēzi?
Lai savlaicīgi atklātu krūts vēzi, jums regulāri jāpārmeklē pati krūts.
Aptuveni nedēļu pēc menstruācijas ieteicams sajust krūtīs kunkuļus un izmaiņas, šajā laikā krūšu audi ir ļoti mīksti un viegli pārbaudāmi. Paduses jāpaveic arī pietūkušiem limfmezgliem. Ir vairāki veidi, kā palpēt krūti. Par pareizu ieviešanu jālūdz ginekologs. Parasti pašpārbaudes laikā atklātie kunkuļi ir labdabīgi (īpaši jaunām sievietēm), taču jebkuras izmaiņas jānoskaidro ārstam.
Krūts audzējs ir konstatēts vairāk nekā pusē gadījumu krūšu augšējā ārējā ceturtdaļā, tāpēc arī pašnovērtēšanas laikā šai zonai jāpievērš īpaša uzmanība. Krūts vēzi tomēr ne vienmēr ir viegli noteikt pašpārbaudes laikā.
Turklāt katrai sievietei reizi gadā jāveic agrīnas diagnostikas pārbaude pie ginekologa. Liela nozīme krūts vēža agrīnā atklāšanā ir fiziskām pārbaudēm un regulārām medicīniskām pārbaudēm. Sievietēm no 50 līdz 69 gadu vecumam ir iespēja ik pēc diviem gadiem veikt mammogrāfijas skrīningu (krūšu kurvja rentgenu). Pirms 50 gadu vecuma tikai aptuveni 20 procenti no visiem krūts audzējiem rodas, tāpēc regulāras mammogrāfijas skrīnings jāveic tikai paaugstināta riska pacientiem pirms 50 gadu vecuma.
Cits svarīgs krūts audzēja noteikšanas veids agrīnā stadijā papildus pašpārbaudei un mammogrāfijas skrīningam ir arī ultraskaņas izmeklēšana (SonogrāfijaPat ja palpācijas izmeklēšanas laikā tika atklāts vienreizējs audums, vienmēr tiek veikts ultraskaņas izmeklējums. Piemēram, to var atšķirt, vai tā ir labdabīga cista krūtīs (dobums piepildīta ar šķidrumu) vai fibroadenoma (bieža labdabīgu jaunu audu veidošanās sievietes krūtīs).
Dažas krūts audzēju formas var diagnosticēt ar ultraskaņas izmeklēšanu, neskaidros gadījumos viena tiek izmantota, lai pārliecinātos Ņem un izmeklē krūšu biopsiju (ņemot audu paraugu).
Principā ir ieteicams konsultēties ar ārstu par visām izmaiņām, kas tiek uztvertas krūtīs.
Izmaiņas, kas norāda uz krūts vēzi, var ietvert:
- mezglaini taktilie atradumi,
- nesen parādījušās krūšu kurvja ievilkšanas un izliekumi,
- Izlāde no krūtsgala
- nipeļa ievilkšana.
Krūts vēzi var agri atklāt vai izslēgt, veicot papildu izmeklējumus.
Lūdzu, izlasiet arī mūsu lapu Krūts vēža noteikšana, Pus no krūtsgala
Vai krūšu sāpes ir krūts vēža rādītājs?
Krūts vēzis agrīnā stadijā neizraisa sāpes vai citu diskomfortu.
Cikliskas sāpes krūtīs, kas regulāri rodas saistībā ar menstruālo ciklu un parasti izzūd līdz ar menstruācijas sākumu, vairumā gadījumu rodas hormonu svārstību dēļ, tāpēc tās nav iemesls bažām un nav krūts vēža pazīmes.
Vēlākajos posmos krūts vēzis dažkārt var izraisīt sāpes, kas vairumā gadījumu rodas vienpusēji vienā krūtiņā un nav saistītas ar menstruālo ciklu.
Kur atrodas krūts vēzis?
Krūts vēzis visbiežāk atrodas augšējā, ārējā kvadrantā un var izvērsties līdz limfodrenāžas ceļiem padusē. Iemesls tam ir tas, ka šajā brīdī ir lielākais dziedzera tilpums. Teorētiski krūts vēzis var atrasties arī jebkur citur krūtīs.
Simptomi
Bieži vien krūts vēzi nekonstatē ar zināmu diskomfortu vai sāpēm. Lielākoties krūts vēzis tiek diagnosticēts, kad attiecīgā persona vai ginekologs pārbaudes laikā izjūt vienreizēju stāvokli.
Tomēr ir dažas pazīmes, kuras vismaz jānoskaidro, vai tas varētu būt krūts vēzis.
Tie ietver, piemēram, krūšu vai krūšu ādas sacietēšanu, kā arī sāpes, spiedienu vai spriedzes sajūtu krūtīs.
Papildus:
- Krūšu ādas atjaunošana
- Krūts vai krūšu ādas iekaisums
- Nieze ap krūtsgals zonu
- Izmaiņas krūtsgalā
vai - No nipeļa izplūst šķidrums (īpaši asiņaini izdalījumi)
Tāpat kā jebkura vēža gadījumā, arī krūts vēzim var būt vispārīgi simptomi, piemēram, vispārēja vājuma sajūta, apetītes zudums, svara zudums (netīši, īsā laikā) vai svīšana naktī. Tomēr vienam vai vairākiem no šiem simptomiem krūts vēzis nav obligāti jāizraisa. . Tos var izraisīt arī citas slimības.
Progresīvākos posmos krūts vēzis dažreiz tiek atzīts tikai tad, kad meitas audzēji (metastāzes) ir izplatījušies limfmezglos vai citos orgānos.
Lasiet vairāk par šo: Limfmezglu iesaistīšanās krūts vēža gadījumā
Atkarībā no audzēja apmetnes vietas (metastāzes) var rasties tādi simptomi kā sataustīts sabiezināts limfmezgls padusē, elpas trūkums vai apgrūtināta elpošana, sāpes kaulos, kā arī galvassāpes, apziņas traucējumi un jutības pavājināšanās.
Šīs sūdzības neizraisa tikai vēzis, un tās var rasties arī ar citām slimībām vai dažos gadījumos veseliem cilvēkiem.
Lasiet vairāk par to mūsu vietnē Krūts vēža simptomi.
Krūts vēža sāpes
Sāpes krūtīs ir ļoti izplatītas, gandrīz visām sievietēm rodas sāpes krūtīs, īpaši cikla otrajā pusē. Šīs sāpes parasti uzlabojas vai izzūd, sākoties mēnešreizēm.
Šīs sūdzības ir nekaitīgas, un tās izraisa hormoni.
Krūts vēzis neizraisa diskomfortu vai sāpes, īpaši agrīnā stadijā. Tomēr krūts vēža gadījumā var rasties tādi simptomi kā sāpes, spiediens vai spiediena sajūta krūtīs.
Tā kā šie krūts vēža simptomi var norādīt arī uz citām slimībām (piemēram, ar krūti esošām cistas, kas pildītas ar šķidrumu), vienmēr ieteicams ginekologs noskaidrot simptomus, lai uzzinātu patieso cēloni.
Lasiet vairāk par šeit Krūts vēža pazīmes.
Muguras sāpes
Ja rodas muguras sāpes, kuras var saistīt tikai ar krūts vēzi, jāapsver aizdomas par metastāzēm kaulos. Protams, muguras sāpēm var būt daudz citu iemeslu, taču, ja ir zināms, ka jums ir krūts vēzis, metastāze ir jāizslēdz, cik vien iespējams.
Metastāzes
Krūts vēža progresējošās stadijās audzēji var izplatīties (metastāzes) uz citiem orgāniem, piemēram, kaulos.
Atsevišķas krūts vēža šūnas migrē uz citiem audiem vai orgāniem caur asiņu vai limfas plūsmu. Pagaidām nav jēgas meklēt šīs atsevišķās šūnas, izmantojot sarežģītas metodes, jo daudzas no tām iet bojā adjuvanta hormona vai ķīmijterapijas rezultātā.
Pat ja tā, dažas no šīm krūts vēža šūnām agrāk vai vēlāk var izaugt par metastāzēm, visbiežāk:
- kaulos
- plaušas
- limfmezgli virs kakla
- aknas
- no ādas
vai - smadzenēs
Šīs metastāzes joprojām var atklāt gadu desmitiem pēc sākotnēji veiksmīgas krūts vēža ārstēšanas. Pašlaik ne vienmēr ir iespējams panākt pastāvīgu izārstēšanu, ja metastāzes rodas krūts vēzē.
Pašreizējais ārstēšanas mērķis ir pēc iespējas ilgāk kontrolēt šo slimību, mazināt simptomus un uzturēt skarto cilvēku dzīves kvalitāti. Atkarībā no tā, kur veidojušās metastāzes, slimības gaita var ievērojami atšķirties.
Ārstēšanā ir nozīme vairākiem faktoriem, piemēram, audzēja bioloģiskajām īpašībām, vecumam, hormonālajai situācijai, vispārējai veselībai un skarto personu vēlmēm.
Metastāžu ārstēšanā galvenokārt tiek ņemtas vērā narkotikas, jo tām ir sistēmiska iedarbība (ietekmē visu ķermeni).
Ir pieejamas hormonu un ķīmijterapijas, kā arī bisfosfonāti kaulu metastāzēm. Dažos gadījumos metastāzes var arī operēt vai apstarot.
Plašāku informāciju par šo tēmu lasiet zemāk Metastāzes krūts vēzē.
Kaulu metastāzes
Kaulu metastāzes krūts vēža gadījumā visbiežāk tiek konstatētas mugurkaula, iegurņa vai garos cauruļveida kaulos, piemēram, augšstilba kauls. Jūs varat pamanīt sāpes rajonā vai pēkšņus lūzumus bez traumas. Kaulu metastāzes stabilizē vai nu operācija, vai arī tās var apstarot. Apstarošana var novest pie tā, ka kaulu viela atkal kļūst stabilāka, kā arī mazina sāpes. Par to, kura terapijas metode tiek izmantota, vienmēr jāizlemj katrā gadījumā.
Metastāzes aknās
Metastāzes aknās nav tipiskas progresējošam krūts vēzim un bieži rodas trīs gadu laikā pēc sākotnējās diagnozes noteikšanas. Tipiski simptomi var būt ādas dzeltēšana vai aknu palielināšanās ar taustāmu palielināšanos. Kamēr tos var noteikt uz vietas un vēl nav izauguši ap lielākiem kuģiem, tos var darbināt un noņemt. Ir svarīgi, lai metastāzes tiktu pilnībā noņemtas un nepaliktu paliekas.
Metastāzes smadzenēs
Metastāzes smadzenēs var izpausties paralīzes, citu neveiksmju vai personības izmaiņu veidā. Tas ir ļoti atkarīgs no tā, cik liela ir metastāze un kur smadzenēs tā atrodas. Ja ir tikai viena metastāze, to mēģinās noņemt ar operāciju un pēc tam apstarot reģionu. Apstarošanu visā smadzenēs apsver, ja ir divas vai vairākas metastāzes. Papildus šai specifiskajai terapijai jāizmanto arī sistēmiska ķīmijterapija, imūno un hormonu terapija.
Ko nozīmē limfmezglu iesaistīšana?
Limfmezglu invāzija parasti nozīmē, ka audzēja šūnas ir uzkrājušās limfmezglos. Tas arī nozīmē, ka tas vairs nav jautājums par vietēju audzēja augšanu, bet gan par to, ka audzējs jau ir sasniedzis sistēmisku izplatību. Audzēja šūnas tiek transportētas uz tuvākajiem limfmezgliem caur limfodrenāžas ceļiem krūts. Krūts gadījumā tie ir limfmezgli padusē. Arī krūts vēža prognostiskā loma ir limfmezglu iesaistīšanai.
Lasiet vairāk par tēmu: Limfmezglu iesaistīšanās krūts vēzē
Tas ir atkarīgs no tā, vai tiek ietekmēti limfmezgli un cik. Turklāt limfmezglu iesaistīšana ietekmē terapiju. Ja jums ir aizdomas, ka pirms operācijas tiek ietekmēti kontrolpunkta limfmezgli, operācijas laikā tie jānoņem un patoloģiski jāpārbauda. Kontrolpunkti limfmezgli ir tie limfmezgli, kuriem vispirms uzbrūk, kad audzējs izplatās. Ja kontrolierīces limfmezgli nav inficēti ar audzēja šūnām, atlikušie limfmezgli var palikt ķermenī. Uzbrukuma gadījumā no paduses tiek noņemti vismaz 10 limfmezgli.
Krūts vēža diagnostika
Lielākā daļa sieviešu (apmēram 75% no visām sievietēm ar krūts vēzi) kā pirmo krūts vēža pazīmi pamana vienreizēju krūtis un pēc tam apmeklē (konsultējas) pie sava ginekologa. Citiem pacientiem krūts vēzis tiek atklāts, piemēram, profilaktiskās apskates laikā.
Ārstējošajam ārstam vispirms jānoskaidro pacienta simptomi un riska faktori (anamnēze). Pēc tam jāskatās abas krūtis (pārbaudīts) un noskenēti iespējamie mezgli (palpēts) kļūt. Ja ārsts atklāj kaut ko neparastu, tiek veikta krūšu mamogrāfija un / vai mamogrāfija ar ultraskaņu.
Mamogrāfija ir īpašs krūšu kurvja rentgena veids. To veic vēža skrīninga laikā vai gadījumos, kad ir aizdomas par krūts vēzi. Uzkrītošās šūnu kopas krūtīs var viegli atpazīt.
Mammosonogrāfija ir īpašs krūšu ultraskaņas izmeklēšanas (sonogrāfijas) veids. Parasti to veic papildus mammogrāfijai.
Krūšu (krūšu - MRI krūšu) magnētiskās rezonanses attēlveidošana (MRI) reti tiek izmantota kā izmeklēšanas metode, jo, piemēram, šī procedūra izlaiž 60–70% no visiem vēža prekursoriem. Tomēr krūts magnētiskās rezonanses attēlveidošana var būt noderīga, lai atšķirtu audzēju no rētas izmaiņām. Krūšu magnētiskās rezonanses attēlveidošana ir arī noderīgs izmeklējums krūts vēža atklāšanai, ja vēža šūnas ir atrodamas paduses limfmezglos, bet mammogrāfijā vai mamogrāfijā nav redzams audzējs krūtīs.
Lūdzu, izlasiet arī mūsu tēmu: MRI krūts vēzim
Lai detalizētāk pārbaudītu audzēju, ar speciālas adatas palīdzību no audzēja var ņemt audu paraugu (biopsiju) (minimāli invazīva smalkās adatas aspirācija). Šo audu paraugu var izmantot, lai noteiktu, kāda veida audzējs tas ir un vai tas ir ļaundabīgs vai labdabīgs (labdabīgs). Ja audzējs ir ļaundabīgs, var arī sniegt paziņojumu par sastopamo krūts vēža veidu.
Plašāk lasiet šeit Audu paraugi krūts vēža gadījumā.
Ja ar iepriekšminētajiem izmeklējumiem ir atzīts ļaundabīgs audzējs, ir jēga pārbaudīt citus orgānus, kuros vēzis apmetas pret vēzi (skrīnings). To var izdarīt, veicot krūšu kurvja rentgenu (Krūškurvja rentgena pārbaude), aknu ultraskaņas skenēšana (aknu sonogrāfija), ginekoloģiskā izmeklēšana un kaulu scintigrāfija.
Lasiet vairāk par tēmu: Krūškurvja rentgenstūris (krūškurvja rentgenstūris)
Kaulu scintigrāfija ir attēlveidošanas procedūra, ko izmanto, lai vizualizētu audzējus vai iekaisumu, izmantojot kodolmedicīnas metodes. Precīzāk, tas nozīmē, ka noteikta viela, kurā atrodas tā sauktie radionukleotīdi, tiek ievadīta pacienta traukā. Kaulu scintigrammā šie radionukleotīdi īpaši uzkrājas kaulā, īpaši tieši vēža vai iekaisuma šūnās. Tie izstaro sasaistītus gamma starus, ko var izmērīt ar īpašu kameru (gamma kameru) un pārveidot par attēlu. Ja pacientam kaulā ir vēža šūnas, kas izplatījušās no krūts vēža, to var atpazīt ar šāda scintigrāfiska attēla palīdzību.
Lūdzu, izlasiet arī mūsu lapu Krūts vēža skrīnings.
Mamogrāfija
Mamogrāfija ir procedūra, kas darbojas ar rentgena stariem un var atklāt mikrokalcifikācijas krūtīs. Tā ir daļa no krūts vēža skrīninga programmas. Sākot no 50 gadu vecuma, katrai sievietei ieteicams veikt mammogrammu ik pēc diviem gadiem. Turklāt mammogrāfiju izmanto sievietēm virs 40 gadu vecuma, lai noskaidrotu patoloģiski taustāmus atradumus.
Lasiet vairāk par tēmu: Mamogrāfija
Kā jūs jūtaties ar krūts vēzi?
Svarīga krūts vēža agrīnas atklāšanas sastāvdaļa ir pacienta norādījums patstāvīgi palpēt krūti. Pirms sākat justies, jūs varat arī apskatīt krūtis vienā pusē. Jaunas asimetrijas norāda uz izmaiņām audos. Tātad jūs skatāties uz ievilkumiem, izliekumiem vai izmaiņām ādā. Turklāt jūs skatāties arī sprauslas, jo arī šeit ir krūts vēzis.
Palpācijas pārbaudi veic vienreiz ar pakārtām rokām un pēc tam ar paceltām rokām. Jums vajadzētu būt uzmanīgiem, lai justos visās krūšu vietās. Vislabāk tas darbojas, ja sadalāt krūti četrās kvadrantās un strādājat katrā kvadrantā vienu pēc otras. Palpācijas izmeklēšanu vienmēr veic ar divām rokām. Viena roka jūtas, bet otra darbojas kā abstrakcija. Ir svarīgi vienmēr skenēt abas krūtis blakus. Papildus krūtīm arī palpē svarīgākos limfmezglu reģionus. Tas ietver paduses un laukumus virs un zem apkakles. Šeit jūs pievēršat uzmanību palielinātiem limfmezgliem, kurus var sfēriski palpēt.
Lasiet vairāk par tēmu: Kā jūs varat sajust krūts vēzi?
Kas ir krūts vēža skrīnings?
Krūts vēža skrīnings ietver strukturētas un regulāras profilaktiskas pārbaudes, kuru mērķis ir atklāt krūts vēža agrīnās stadijas. Sievietēm bez riska faktoriem krūts vēža skrīninga programma sākas 30 gadu vecumā. Tomēr daudzi ginekologi kā daļu no ginekoloģiskās izmeklēšanas veic arī krūšu palpēšanu un uzdod pacientiem veikt pašpārbaudi. No 50 gadu vecuma līdz 69 gadu vecumam divgadīga mammogramma ir daļa no agrīnas noteikšanas, papildus palpācijas izmeklēšanai. Krūšu sonogrāfija vai MRI tiek izmantota tikai īpašiem jautājumiem un nav standarta.
Ja ģimenē ir iedzimts krūts vēzis, tiek veikta pastiprināta agrīnas noteikšanas programma. Parasti jūs sācat ar ikgadējiem palpācijas izmeklējumiem no 25 gadu vecuma un mamogrāfiju no 40 gadu vecuma. Ir arī ģimenes zvaigznāji, kuros mamogrāfiju var norādīt no 30 gadu vecuma. Īpaši šajā pacientu grupā ir arī tas, ka no 25 gadu vecuma papildus palpēšanas izmeklēšanai tiek veikta ikgadēja sonogrāfija un MRI. Pašlaik vīriešiem netiek veikts krūts vēža skrīnings. Strukturētie agrīnie izmeklējumi var būt noderīgi cilvēkiem, kuri ir pakļauti riskam.
Lasiet vairāk par tēmu: Krūts vēža skrīnings
Krūts vēzis vīriešiem
Krūts vēzis vīriešiem līdz šim nav tik izplatīts kā sievietēm. Vācijā 1,5 no 100 000 vīriešiem katru gadu attīstās krūts vēzis. Tas nozīmē, ka katram 800. vīrietim Vācijā dzīves laikā attīstīsies krūts vēzis. Krūts vēzis vīriešiem ir ģenētiski predisponēts 25% gadījumu, bet aptaukošanās un krūškurvja starojuma palielināšanās var arī palielināt krūts vēža risku vīriešiem. Diagnozes pamatā ir sieviešu krūts vēža shēma.
Būs konsultācija ar ārstu, fiziskā pārbaude, kā arī mamogrāfija un sonogrāfija. Tā kā krūts vēzim vīriešiem bieži ir iedzimts iemesls, jāpiedāvā arī ģenētiskas konsultācijas, lai identificētu citus riska cilvēkus. Parasti mastektomiju veic kā ķirurģisku ārstēšanu, un kontrolierīces limfmezgli tiek noņemti un pārbaudīti, tāpat kā sievietēm. Lielāku audzēju (> 2 cm), limfmezglu iesaistīšanās vai negatīva hormonu receptoru stāvokļa gadījumā vīriešiem vienmēr tiek veikta atkārtota apstarošana. Operācijai seko adjuvanta sistēmas terapija. Ķīmijterapijas un imūnterapijas ieteikumi ir identiski sievietēm. Bieži vien vīriešu krūts vēzis pozitīvi ietekmē arī hormonu receptorus. Šajā gadījumā tamoksifēnu ordinē 5 gadus tāpat kā sievietēm. Aromatāzes inhibitori ir diezgan netipiski vīriešiem.
Krūts vēzis ir visizplatītākais vēža veids sievietēm, tāpēc no tīri statistikas viedokļa vīriešiem krūts vēža attīstības risks ir daudz mazāks nekā sievietēm. Tā kā krūts vēzis ir tipiska sieviešu slimība, šāda veida audzējs vīriešiem bieži tiek atklāts vēlu.
Lielākajai daļai vīriešu retrospektīvi ir grūti noskaidrot, kas tieši izraisīja krūts vēzi. Līdz šim ir zināmi tikai daži faktori, kas palielina krūts vēža risku vīriešiem. Tie ietver, piemēram, tā saucamos krūts vēža gēnus. Ir dažas iedzimtas vai spontāni notiekošas ģenētiskas izmaiņas, kas palielina krūts vēža risku gan sievietēm, gan vīriešiem (piemēram, BRCA gēni, krūts vēža gēni). Šīs ģenētiskās izmaiņas ir sastopamas tikai dažiem skartajiem cilvēkiem. Krūts vēža attīstībā ir nozīme arī hormonālajiem faktoriem. Vīrieši (tāpat kā sievietes) ražo arī dzimumhormonu estrogēnu, bet parasti daudz mazākos daudzumos nekā sievietes.
Augstāks estrogēna līmenis rodas, piemēram, cilvēkiem ar ļoti lielu lieko svaru vai aknu slimībām, piemēram, cirozi vai saraušanos.
Pastāv aizdomas, ka palielinās krūts vēža risks, ir arī hormoni, kas palielina veiktspēju, piemēram, tie, kurus bodybuilders lieto ilgā laika posmā.
Vīriešiem, kuriem ir tā sauktais Klinefeltera sindroms (viena vai vairākas sievietes X hromosomas), ir tikpat augsts krūts vēža risks kā sievietēm.
Krūts vēzis vīriešiem ir pamanāms caur sataustāmiem kunkuļiem. Tomēr krūts vēža brīdinošos signālus uzskata arī šķidrās sekrēcijas no krūtsgala, mazi iekaisumi vai brūces vai krūts ādas vai krūtsgala ievilkšana.
Ultraskaņas un mammogrammas (krūšu kurvja rentgenstaru) izmanto arī vīriešiem, taču tie nav tik noderīgi kā sievietēm.
Krūts vēža diagnoze tiek veikta, izmantojot biopsiju (audu paraugu), ko ņem no krūts un pārbauda. Arī krūts vēža ārstēšana vīriešiem maz atšķiras no sieviešu ārstēšanas.
Apgabali, par kuriem ir aizdomas, ka tie ir audzēji, kā arī blakus esošie limfmezgli no paduses tiek ķirurģiski noņemti. Dažreiz pēc operācijas ir nepieciešami atbalsta pasākumi, lai iznīcinātu audzēja šūnas, kas varētu būt palikušas ķermenī (piemēram, krūškurvja sienas staru terapija, ķīmijterapija). Antihormonāla terapija bieži tiek indicēta vīriešiem, jo audzējs aug no estrogēna atkarīgā veidā.
Papildinformāciju skatiet arī: Krūts vēzis vīriešiem
Kādi ir krūts vēža simptomi vīriešiem?
Arī vīriešiem nesāpīgi kunkuļi krūšu rajonā ir krūts vēža pazīme. Turklāt ar bālganu izdalīšanos no krūtsgala mainās krūtsgala izmaiņas un ievilkšana, kā arī čūlas uz krūts ļaundabīgām izmaiņām.
Sākuma stadijā nav vispārēju simptomu, vēlāk var būt vispārējs izsīkums un samazināta veiktspēja. Metastāzes, audzēja izplatīšanās organismā var izraisīt arī specifiskus simptomus atkarībā no tā, kur tie rodas. Var rasties skeleta sāpes kaulu metastāzēs un rokas pietūkums limfmezglu metastāžu gadījumā padušu rajonā.
Vairāk par to lasiet vietnē: Kā atpazīt krūts vēzi vīriešiem?
Krūts vēža ārstēšana
Audzēja marķieri
Diviem audzēju receptoriem ir liela loma krūts vēzē. Šo receptoru jeb marķieru noteikšanai ir liela nozīme terapijā un arī prognozēšanā. No vienas puses, jūs nosakāt HER2 receptoru. Pozitīvs receptoru statuss sākotnēji ir saistīts ar sliktu prognozi, jo audzēji parasti ir agresīvāki.
Tomēr šos audzējus var ļoti labi ārstēt ar antivielām. Otrkārt, hormonu receptoru statuss tiek noteikts regulāri. Citi audzēja marķieri, kurus nosaka, piemēram, resnās zarnas vai aizkuņģa dziedzera vēzē, parasti ir noderīgi krūts vēža gadījumā. Audzēja marķieri CA 15-3 var noteikt progresējoša krūts vēža gadījumā. Tomēr to nevar izmantot metastāžu noteikšanai, bet tikai kontrolēt terapijas gaitu.
operācija
Operācija krūts vēža ārstēšanā ir centrālais terapijas pīlārs. Kamēr metastāzes nav atklātas, operācija ir paredzēta katram pacientam. Krūts vēzi var ārstēt ar divām dažādām ķirurģiskām metodēm. Tiek veikta vai nu krūts konservēšanas operācija (BET, krūšu saglabāšanas terapija), vai arī krūts tiek noņemta kā mastektomijas daļa. Tas, kāda procedūra tiek izmantota, ir atkarīgs no audzēja apjoma un atrašanās vietas.
Mastektomija ir vecākā no abām metodēm. Operācijas laikā tiek noņemta visa krūts (dziedzeru audi un āda) un, ja nepieciešams, pamatā esošais krūšu muskulis. Krūšu palielināšana ar krūšu implantu var notikt noteiktā intervālā pēc operācijas vai starojuma. Jaunāka BET noņem audus tikai ar audzēju un nelielu ādas gabalu.
Pārējie dziedzera audi un āda ir atstāti. Tagad BET veic aptuveni 70% visu pacientu, un tas neizbēgami ietver atlikušo audu apstarošanu. Katra operācija parasti ietver limfmezglu noņemšanu no paduses. Cik daudz limfmezglu jānoņem, ir atkarīgs no tā, vai ir audzēja šūnas vai nav.
Izlasiet arī rakstu par tēmu: Krūts vēža ķirurģija
ķīmijterapija
Ķīmijterapijai (īsi: ķīmijterapijai) ir liela nozīme krūts vēža ārstēšanā.
Ne visas krūts vēža formas var un ir jāārstē ar ķīmijterapiju, tam jābūt skaidram iemeslam.
Katrs krūts vēzis jāārstē atšķirīgi, un katru reizi jāveic individuāli pielāgota un rūpīgi izvēlēta terapija. Izmantojot ķīmijterapiju kā daļu no krūts vēža ārstēšanas plāna, atkarībā no slimības fāzes, kurā tiek veikta ķīmija, tiek nošķirti:
- primārs (neoadjuvants)
- palīgviela
vai - paliatīvā terapija.
Primāro ķīmijterapiju parasti veic pirms operācijas, kas var būt īpaši svarīgi, ja, piemēram, operācija nav iespējama, ja audzējs ir pārāk liels vai iekaisis. Pēc tam lielāko daļu laika tiek veikta ķirurģiska ārstēšana, lai beidzot noņemtu audzēju. Viens runā par adjuvantu terapiju, kad ķīmijterapiju veic pēc operācijas, un citos orgānos nav audzēju nogulsnes (metastāzes). Ja audzēju apmetne jau ir pierādīta, arī ķīmijterapija var būt noderīga, to vēlāk sauc par paliatīvo terapiju.
Šī paliatīvā ķīmija var būt noderīga, lai ārstētu simptomus, piemēram, metastāžu izraisītas sāpes, elpas trūkumu vai ādas simptomus.Ķīmijterapijas zāles) Jāņem vērā daudzi faktori, piemēram, orgānu funkcijas (īpaši sirds un kaulu smadzenes), audzēja apmetne, simptomi un daudz kas cits. Tā kā Vācijā krūts vēža ārstēšanai ir apstiprināti daudzi dažādi ķīmijterapijas līdzekļi, var sasniegt individuālu un optimālu terapiju.
Lasiet vairāk par tēmu: Ķīmijterapija krūts vēzim
Šeit jūs varat uzzināt arī par vispārējo Krūts vēža terapija un Apstarošana krūts vēža gadījumā informēt.
Apstarošana
Pēc katras krūts konservēšanas operācijas tiek apstaroti atlikušie krūšu audi un, iespējams, arī paduse sānos. Tas ir paredzēts, lai novērstu otra audzēja veidošanos lokāli. Līdz šim apstarošana ir minēta tikai retos gadījumos, piem. gados vecākiem pacientiem ar noteiktu audzēja zvaigznāju. Pēc pilnīgas krūšu noņemšanas atkārtotu apstarošanu sāk tikai progresējošos audzējos vai, ja ne visus audzēja audus varētu noņemt. Tomēr individuālā indikācija apstarošanai jāveic ārstējošajai ārstu komandai, un šeit nevar sniegt vispārīgus paziņojumus.
Limfodrenāžas ceļu apstarošana padusē ir iespējama arī pēc limfmezglu ķirurģiskas noņemšanas. Tiek apgalvots, ka tas uzlabo kopējo izdzīvošanu. Līdzīgi kā starojums pēc mastektomijas, lēmums par limfodrenāžas apstarošanu jāpieņem starpnozaru komandai. Tā saukto pastiprinošo starojumu joprojām var veikt jauniem pacientiem. Šeit bijušā audzēja gulta tiek apstarota ar lielāku devu pēc operācijas, lai samazinātu atkārtošanās risku. Bez tam neoperējamus audzējus var arī apstarot ar mērķi samazināt audzēja masu tādā mērā, lai būtu iespējama operācija.
Lasiet vairāk par tēmu: Apstarošana krūts vēža gadījumā
Hormonu ārstēšana
Hormonu terapija jeb antihormonu terapija tiek veikta uz hormonu receptoru pozitīviem audzējiem. Hormonu receptoru pozitīvs nozīmē, ka audzējam ir estrogēna vai progesterona receptori. Parasti to veic pēc operācijas un arī pēc jebkuras ķīmijterapijas. Kopumā hormonu terapija jāveic vismaz 5 gadus. Pēc tam ilgāku preparātu ievadīšanu var nosvērt, ņemot vērā individuālo recidīva risku. Tā kā hormonu terapijai ir nozīmīgas blakusparādības, daudzi pārtrauc terapiju pirms piecu gadu vecuma, kas palielina nāves risku.
Tas, kurš preparāts tiek izmantots hormonu terapijai, ir atkarīgs no tā, vai sieviete joprojām ir pirms menopauzes vai jau ir menopauzes stāvoklī. Tamoksifēns parasti tiek izrakstīts jaunākām sievietēm, kuras vēl nav iestājušās menopauzes laikā. Tas bloķē audzēja estrogēna receptorus un samazina olnīcu hormonu ražošanu. Tas nozīmē, ka audzējs nevar saņemt nekādus augšanas signālus no estrogēna. Šīs terapijas biežās blakusparādības ir karstās zibspuldzes, slikta dūša un izsitumi. Sievietēm, kuras jau piedzīvo menopauzi, aromatāzes inhibitori tiek nozīmēti kā hormonterapija. Tas arī kavē estrogēna veidošanos, kam vairs nevar būt stimulējoša ietekme uz krūti vai visām atlikušajām krūts vēža šūnām. Blakusparādības ir līdzīgas tamoksifēna blakusparādībām.
Lasiet vairāk par tēmu: Hormonu terapija krūts vēža ārstēšanai
Antivielu terapija
HER2 receptoru pozitīva krūts vēža gadījumā tiek izmantota antivielu terapija. Antiviela bloķē HER2 receptorus uz audzēja, kas nozīmē, ka audzējs vairs nevar saņemt augšanas signālus caur šo receptoru. Terapija tiek veikta paralēli ķīmijterapijai un ilgst 1 gadu. Visizplatītāko aktīvo sastāvdaļu sauc par trastuzumabu, un to ievada infūzijas veidā vienu līdz trīs nedēļas. Antivielas galvenā blakusparādība ir sirds bojājums. Tāpēc terapijas laikā ik pēc 3 mēnešiem jāveic sirds izmeklēšana.
Pēcaprūpe
Krūts vēža ārstēšana sastāv no vairākām terapijas formām. Svarīga sastāvdaļa ir operāciju zāle ar iespējamu atkārtotu radiāciju un sistēmisku terapiju, piemēram, ķīmijterapiju, imūnterapiju vai hormonu terapiju. Atkarībā no atradumiem un audzēja zvaigznāja, pirms operācijas var sākt arī ķīmijterapiju un imūnterapiju. Pēcpārbaude pēc operācijas sastāv no tā saucamās adjuvanta sistēmas terapijas, kurā turpina pirmsoperācijas medikamentus un var pievienot hormonu terapiju.
Ja ir indicēta hormonu terapija (ja receptoru statuss ir pozitīvs), to veiks vismaz 5 gadus. Ārstēšana pēc mastektomijas, t.i., krūšu noņemšana, parasti ietver krūšu rekonstrukciju. Šeit var izmantot pašu audus vai implantus. Pēc primārās ārstēšanas pabeigšanas jūs automātiski pāriet uz turpmāko aprūpi. Tam jānotiek 10 gadu laikā, lai recidīvus varētu atpazīt un ārstēt agrīnā stadijā. Turpmākā aprūpe ietver regulārus fiziskos eksāmenus un konsultācijas ar ārstu, kā arī ikgadējos mammogrāfiskos datus par atlikušajiem krūšu audiem.
Uzziniet vairāk par tēmu: Papildu aprūpe pēc krūts vēža
Kad ir nepieciešama mastektomija?
Krūts saglabāšanas terapija vienmēr tiek mēģināta, kad vien iespējams. Tomēr daži audzēji aug tik nelabvēlīgi, ka šāda operācija nav iespējama. Tas attiecas, piemēram, uz daudziem lieliem audzējiem, kas ir iefiltrējušies ādā. Tā kā šādos gadījumos ne vienmēr var būt pārliecināti, ka viss audzējs ir noņemts vai ja atlikušais ādas slānis nav pietiekams uzturošajai terapijai, drīzāk jākoncentrējas uz mastektomiju, t.i., krūts noņemšanu.
Lasīt vairāk par: Mastektomija
Mastektomija ir vērsta arī uz mazākiem audzējiem, no kuriem ne visas daļas var droši noņemt. Tā kā krūšu saglabāšanas operācija vienmēr ir atkārtoti jāapstaro, krūšu amputācija tiek veikta arī pacientiem, kuri dažādu iemeslu dēļ nevar vai nevēlas apstarot. Turklāt mastektomija ir nepieciešama iekaisīgam krūts vēzim un arī tad, ja krūtā ir vairāki audzēja perēkļi.
Krūšu implanti pēc krūts vēža
Pēc mastektomijas, krūšu noņemšana, tiek veikta uzreiz vienā sesijā vai ar noteiktu laika intervālu pēc tam, krūts tiek rekonstruēta. Tam tiek izmantoti vai nu jūsu pašu tauku audi, vai krūšu implants.
Krūts vēža izārstēšanas prognoze un iespējas
Krūts vēža gaitu un prognozi nosaka vairāki faktori.
Zināšanas par šiem prognostiskajiem faktoriem ļauj novērtēt, cik liels pēc ārstēšanas ir audzēja apmešanās (metastāzes) un atkārtotas slimības (recidīva) risks.
Vecumam un menopauzes stāvoklim (pirms vai pēc menopauzes), audzēja stadijai, šūnu deģenerācijas pakāpei un audzēja raksturīgajām īpašībām ir nozīme atveseļošanās iespējām.
Jo mazāks audzējs, ja nav iesaistīti limfmezgli un nav izveidojušies meitas audzēji (metastāzes), jo labāka ir prognoze un līdz ar to lielākas atveseļošanās iespējas.
Vēlāki posmi bieži ir mazāk labvēlīgi. Ļaundabīgo audzēju šūnu deģenerācijas pakāpe var būt noderīga arī prognozes novērtēšanā.Audzēja stadija sniedz informāciju par audzēja agresivitāti un augšanas ātrumu. Turklāt ir noteiktas krūts vēža šūnu īpašības, kas nosaka šūnas augšanu un atšķiras starp atsevišķām krūts vēža slimībām. Šūnu augšanu var veicināt sieviešu dzimuma hormoni (estrogēni), jo viņiem ir tā sauktie estrogēnu receptori.
Arī cita veida receptoriem ir nozīme. Zināšanas par šīm audzēja šūnu raksturīgajām īpašībām ļauj vieglāk izvēlēties pareizo ārstēšanu un sniedz informāciju par prognozi.
Vēl viens prognostisks faktors ir pacienta vecums diagnozes noteikšanas brīdī, jo sievietes līdz 35 gadu vecumam cieš vairāk recidīvu un prognoze tiek uzskatīta par nelabvēlīgāku nekā citās vecuma grupās.
Tas ir svarīgi arī prognozei, vai pacients joprojām asiņo vai ir ārpus menopauzes.
Būtībā, jo agrāk tiek atklāts krūts vēzis, jo labāka prognoze un lielākas izredzes uz atveseļošanos.
Lasiet vairāk par tēmu mūsu vietnē Krūts vēža prognoze, krūts vēža sekošana.
Kāds ir krūts vēža izdzīvošanas rādītājs?
Vēža izdzīvošanas rādītājs ir 5 gadu izdzīvošanas rādītājs. Šajā statistikā nav apskatīts, cik ilgi atsevišķi pacienti izdzīvo, bet gan tas, cik daudz pacientu joprojām ir dzīvi pēc 5 gadiem. Kopējais 5 gadu izdzīvošanas rādītājs ir 88% sieviešu un 73% vīriešu. 10 gadu izdzīvošana bija 82% sieviešu un 69% vīriešu. Tomēr individuālais rādītājs ir atkarīgs no liela skaita faktoru, piemēram, audzēja lieluma, deģenerācijas pakāpes vai limfmezglu iesaistes, tāpēc izdzīvošanas līmenis vienmēr jāaprēķina individuāli.
Lasiet vairāk par šo: Dzīves ilgums krūts vēža gadījumā
Vai krūts vēzis ir izārstējams?
Krūts vēzis ir visizplatītākais vēža veids sievietēm, un rietumu rūpnieciski attīstītajās valstīs krūts vēža izplatība turpina pieaugt.
mirstība slimība tomēr ir parādījusies pēdējās desmitgadēs skaidri sarūk. Ir daudz vairāk iespēju izārstēt krūts vēzi trīs ceturtdaļas no skartajiem joprojām ir dzīvi piecus gadus pēc ārstēšanas.
Ietekmīgais atveseļošanās iespēju un skarto personu dzīves kvalitātes uzlabojums ir saistīts ar progresu krūts vēža diagnostikā un ārstēšanā.
Programmas attīstība Mamogrāfijas seansi (Krūšu kurvja rentgena) un no plkst orgānu konservēšanas un rekonstruktīvās ķirurģiskās procedūras, kā arī krūts vēža iedzimto formu atklāšana un hormonu, ķīmijterapijas un antivielu terapijas pieejamība ir veicinājusi faktu, ka krūts vēzis ir kļuvis ārstējams arvien vairākos gadījumos.
Agrīna audzēja atklāšana parasti nozīmē lielāku izārstēšanas iespēju.
Vairāk nekā 90 procentos gadījumu krūts vēzi var izārstēt, ja audzējs ir mazāks par vienu centimetru.
Ja audzējs ir divu centimetru izmērs, atveseļošanās iespēja samazinās līdz aptuveni 60 procentiem.
Retos gadījumos krūts vēzis, iespējams, vairs nav izārstējams, pat ja tas tika atklāts agrīnā stadijā. Skrīninga process (piemēram, ikgadējā pārbaude pie ginekologa) atklāj apmēram 70 līdz 80 procentus krūts vēža audzēju stadijā, kurā tie ir ārstējami.
Arī Recidīvu līmenis (recidīvs) pēc sākotnēji veiksmīgas krūts vēža ārstēšanas ir panākta pēdējos gados optimizētās terapijas metodes dēļ samazinājās.
Vai krūts vēzis ir iedzimts?
Genomā ir noteiktas mutācijas, kas palielina krūts vēža risku un ir arī iedzimtas. Vislabāk izpētītā mutācija ir BRCA gēns, pazīstams arī kā krūts vēža gēns. Šī mutācija tiek mantota kā autosomāli dominējoša īpašība. Cilvēkiem ir divi katra gēna eksemplāri. Mantojuma dominējošajā režīmā ir pietiekami, ja BRCA gēns tiek mutēts tikai vienā eksemplārā, lai palielinātu vēža risku. Tas nozīmē arī to, ka pastāv 50 procentu iespēja, ka kāds, kurš pārnēsā šo mutāciju, nodos to saviem bērniem. Tā kā tā ir autosomāla mantošana, nevis gonosoma, bērnu dzimumam nav nozīmes.
Papildus BRCA gēnam ir arī virkne citu gēnu, kas, ja tie ir mutēti, palielina krūts vēzi vai citu vēža veidu risku. Šiem gēniem tiek nošķirti augsta riska un vidēja līdz zema riska gēni. BRCA gēns un arī PALB2 gēns ir vieni no krūts vēža paaugstināta riska gēniem. Gēni ar mērenu līdz zemu risku ir saistīti arī ar Li-Fraumeni sindromu, Fankoni anēmiju vai Peutz-Jeghers sindromu.
Kā izskatās terminālais krūts vēzis?
Krūts vēža stadijas klasificē, ņemot vērā audzēja lielumu, limfmezglu stāvokli un metastāžu klātbūtni. Viens runā par krūts vēzi beigu stadijā, kad ir metastāzes. Metastāzes ir vēža šūnas, kas izplatījušās citos orgānos, piemēram, plaušās vai kaulos. Iesākumā lielumam un limfmezgla stāvoklim sākotnēji nav nozīmes. Biežākās metastāzes ir plaušās vai uz plaušu membrānas, kaulos, aknās vai smadzenēs.
Tomēr beigu stadijas krūts vēzis automātiski nenozīmē, ka vairs nav ārstēšanas iespēju. Ārstnieciskā pieeja bieži vairs nav iespējama, taču ir arī labas paliatīvās terapeitiskās pieejas. Audzējiem ar pozitīvu antivielu receptoru statusu (Her2-pozitīvs) izvēlētā terapija ir imunoterapija, dažos gadījumos ar divām antivielām vienlaikus. Hormonu receptoru pozitīvu audzēju ārstētu ar hormonu terapiju, piemēram, tamoksifēnu vai aromatāzes inhibitoru. Ķīmijterapija tiek piešķirta tikai tiem audzējiem, kuriem ir gan Her2, gan hormonu receptoru pozitīvs raksturs.
Uzziniet vairāk par tēmu: Krūts vēzis beigu stadijā
Kas ir krūts vēža atkārtošanās?
Krūts vēža atkārtošanās apraksta vēža gadījuma atkārtošanos pēc terapijas. Krūts vēzis var atkal parādīties krūšu rajonā, bet citur tas var parādīties arī kā metastāze.
Lasiet vairāk par tēmu: Krūts vēža atkārtošanās
Cik bieži tas notiek?
Vietējie recidīvi rodas apmēram 5–10 no 100 pacientiem 10 gadu laikā pēc krūšu saglabāšanas terapijas ar starojumu. Mastektomijas gadījumā likme ir 5 no 100 pacientiem, t.i., 5%. Metastāžu risks ir nedaudz lielāks. Apmēram 25% no visiem krūts vēža pacientiem dzīves laikā attīstās metastāzes.
Kāda ir invaliditātes pakāpe (GdB)?
Pēc krūšu noņemšanas (mastektomijas) jūs varat uz laiku vai pastāvīgi pieteikties invaliditātes pakāpei. Grāda pakāpe ir atkarīga no tā, vai ir noņemta viena vai abas krūtis. GdB 40 var pieprasīt vienpusējai mastektomijai un 40 - divpusējai mastektomijai. Ja krūšu kurvis tiek rekonstruēts kursa laikā, GdB tiek samazināts par aptuveni 10 punktiem. Lielāku GdB var piešķirt bojājuma gadījumā, ko izraisa darbība vai radiācija.






-und-lincosamine.jpg)