insulīns
definīcija

Insulīns ir hormons, ko organisms ražo aizkuņģa dziedzerī. Insulīns izraisa cukura uzsūkšanos no asinīm aknās un muskuļos. Tas pazemina cukura līmeni asinīs.
Insulīnu, ko sauc arī par insulīnu, hormona insulīnu vai salu hormonu, var attiecināt uz proteohormonu klasi. Visiem šīs hormonu klases pārstāvjiem raksturīgs augsts tauku šķīdības līmenis. Turpretī ūdens šķīdumos tos gandrīz neietekmē. Visiem mugurkaulniekiem un zīdītājiem insulīns ir viens no dzīvībai svarīgiem hormoniem, kas jāaizstāj, ja ir deficīts.
Insulīns ir viena no vissvarīgākajām narkotikām diabēta gadījumā. Insulīnu parasti lieto 1. tipa diabēta gadījumā un 2. tipa diabēta progresējošās stadijās, kas vairs nereaģē uz perorāliem medikamentiem.
Insulīna veidošanās (sintēze)
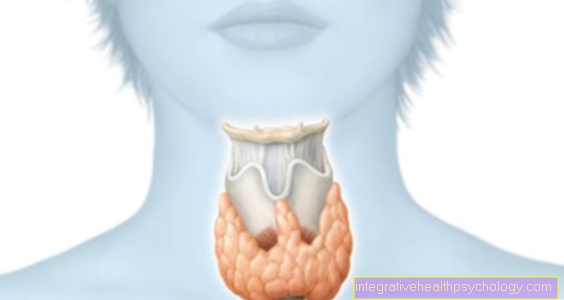
Audu hormons insulīns atrodas tā sauktajā ß-šūnas no Langerhans salas iekš aizkuņģa dziedzeris izglītots.
Ģenētiskā informācija, kas saistīta ar insulīna sintēzi, ir īsajā zarnā 11. Hromosoma kodēts. Insulīna sintēzes laikā pirmais solis ir hormona prekursors Preproinsulīns izglītots. Ar garumu 110 aminoskābes šis sākotnējais posms ir būtisks lielāks nekā faktiskais, aktīvais hormons.
Viena laikā Apstrādes fāze (Pielāgošanas fāze) insulīna prekursors tiek saīsināts un modificēts divos posmos. Vispirms tā nāk saliekams no Olbaltumvielas caur apmācību tā saukto Disulfīdu tilti. Tam seko Hormonu apstrāde kurā faktiski notiek preproinsulīna saīsināšana.
No hormonu prekursora, kas joprojām ir pārāk garš, ts Signālu secība atdalīts (tiek izveidots 2. provizoriskais posms: Proinsulīns). Tie parasti ietver apmēram 24 Aminoskābes. Signālu secība kalpo kā signāli par uzņemšanu īpašos hormonu prekursoros Šūnu nodalījumi. Tāpēc tā ir sava veida hormonu identificējošā īpašība. Tad vēl viena audu hormona daļa - C-peptīds, jānodala.
Pēc Hormonu modifikācija paliek tikai nogatavojies, aktīvs insulīns. Tas galu galā sastāv no diviem Peptīdu ķēdes (A un B ķēde), kas ir apmēram divi Disulfīdu tilti ir saistīti viens ar otru. Trešais disulfīdu tilts veido kontaktu starp divām A ķēdes aminoskābēm. Pēc tam ieliek gatavās insulīna molekulas Pūslīši iesaiņoti un uzkrājot Cinka joni nostabilizējies.
Insulīna izdalīšanās
Sadalījums Insulīni notiek caur dažādiem organisma ierosinātiem līdzekļiem Stimuli. Droši vien vissvarīgākais stimuls audu hormona izdalīšanai ir palielināts Cukura līmenis asinīs.
No viena Glikoze-Vērtība aptuveni 5 mmol / l sākt beta šūnas no aizkuņģa dziedzeris insulīns uz izdalīt. Turklāt pamudiniet dažādus aminoskābes, bezmaksas Taukskābes un daži citi Hormoni insulīna izdalīšanās.
Īpaši hormoni Gastrīns, Noslēpums, GIP un GLP-1 ir spēcīga stimulējoša iedarbība uz aizkuņģa dziedzera šūnām. Faktiskā hormona izdalīšanās Asinsrite ievēro noteiktu ciklu pat ar paaugstinātu cukura līmeni asinīs. Par viņiem visiem trīs līdz sešas minūtes tiek piegādāts insulīns. Tūlīt pēc ēšanas seko insulīna sekrēcija divfāzu (2 fāzes) raksts.
Par trīs līdz piecas minūtes pēc ēdiena uzņemšanas notiek pirmā sekrēcija Hormonu porcija tā vietā. pirmā sekrēcijas fāze notiek apmēram 10 minūtes ieslēgts Tam seko pauze, kuras laikā tiek no jauna noteikta cukura līmeņa asinīs noteikšana. Ja glikozes līmenis asinīs joprojām ir pārāk augsts, seko otrā sekrēcijas fāzekas ilgst līdz cukura koncentrācija ir sasniegusi normālo vērtību.
Pirmajā posmā notiks pārsvarā saglabāts Insulīns izdalās otrajā intervālā jaunizveidoti komplekti hormona.
Faktiskais izdalīšanās mehānisms ir caur cukura molekulas iespiešanos beta šūnas iedarbināta. Pēc tam, kad glikoze ir transportēta caur speciālu transportieri (tā saukto GLUT-2 transportētājs) ir iekļuvis šūnā, tas ir sadalīts atsevišķās daļās. Šis metabolisma process rada to, kas, iespējams, ir vissvarīgākais enerģijas avots ATP.
Saistoties ar īpašu ATP receptoru, izdalās kālijs-Joni aizrijās. Rezultātā mainās attiecīgo šūnu membrānu lādiņš (tehniskais termins: Depolarizācija). Tas savukārt noved pie atveres, kas ir vairāk atkarīga no sprieguma Kalcijskanālos, kalcija saturs šūnā palielinās izcili. Šī paaugstinātā kalcija koncentrācija ir faktiskais signāls insulīna pildīto pūslīšu atbrīvošanai.
Funkcija un efekts
Svarīga ķermeņa sastāvdaļa ir paša organisma hormons insulīns Cukura līmeni asinīs regulējoša sistēma. Izšķīdušās glikozes (cukura) regulēšana asinīs notiek caur divas kurjeru vielas, atkarībā no šobrīd pieejamajiem Cukura koncentrācija asinīs izplatīt.
Bez insulīna arī veicina Glikagons, vēl viens aizkuņģa dziedzerī ražotais hormons, veicina šo regulējumu. Kaut arī insulīns ar dažādu mehānismu palīdzību var samazināt glikozes līmeni asinīs, glikagons to var izdarīt palielināt. Tāpēc Glukagons pārstāv pretinieku (Antagonisti) insulīna.
Vairāk par tēmu lasiet šeit: Atteikšanās no insulīna
Papildus šiem diviem galvenajiem regulatoriem, cita starpā, ir arī hormoni adrenalīns un Kortizols ietekme uz cukura līmeni asinīs.
Proteohormona cukura līmeni asinīs pazeminošā iedarbība galvenokārt ir balstīta uz Glikozes pāreja no Asins plazma un audu šķidrums dažādu audu iekšpusē (piemēram, Muskuļu šūnas vai aknas). Audu iekšpusē cukurs var būt tā sauktais Glikogēns saglabāts vai caur vienu kā Glikolīze zināmais metabolisma ceļš nekavējoties nonāk enerģijā pārveidots kļūt.
Papildus cukura līmeņa kontrolei asinīs hormons insulīns ietekmē arī Tauku un aminoskābju metabolisms un ir iesaistīts Kālija līdzsvars iesaistīti. Tādēļ problēmas insulīna izdalīšanās vai tā veidošanās pie specifiskiem receptoriem var ievērojami ietekmēt visu organismu. Tādas slimības kā Cukura diabēts, Hiperinsulinisms, Insulīnomas, Insulīna rezistence un ts vielmaiņas sindroms visi ir balstīti uz insulīna līdzsvara traucējumiem.
Diabētiķiem ir insulīna deficīts, tāpēc glikozi (cukuru) šūnās var ievadīt tikai ar grūtībām. Šis transports ir iespējams tikai tad, ja ir paaugstināts cukura līmenis asinīs. Glikozes trūkuma dēļ tauku šūnās tiek uzkrāti ketonu ķermeņi, kas var izraisīt vielmaiņas traucējumus (ketoacidotiskā koma).
Inuslin izplatība no aizkuņģa dziedzeris notiek, no vienas puses, fiziskā atpūtā, lai uzturētu metabolismu un arī ēšanas laikā.
Ar insulīnu saistītas slimības
Insulīna rezistence / pirmsdiabēts
Pie viena ar vārdu Insulīna rezistence (Sinonīms: pirmsdiabēta) zināmā vielmaiņas slimība ir šīs slimības priekštecis 2. tipa cukura diabēts.
Tagad ir pierādīts, ka šīs slimības cēloņi ir spēcīgi ģenētiskā sastāvdaļa izstādīt. Bērni no kuriem a Vecāki cieš no 2. tipa diabēta, liecina pētījumi 40% insulīna rezistence. Tajā pašā divi ietekmētajiem vecākiem, varbūtība jau palielinās 80%.
Ne katram pacientam, kuru ietekmē rezistence pret insulīnu, ir jāizveido pilnīga 2. tipa diabēta aina. Daudzos gadījumos ir tikai viens samazināta atsaucība insulīnam specifiskos receptorus uz to saistošajiem partneriem. Klīniski rezistenci pret insulīnu var noteikt, nosakot ts Tukšā dūšā cukura līmenis asinīs jābūt diagnosticētam. Glikozes līmenis asinīs ir lielāks par 100 līdz 125 mg / dl būtu jāinterpretē kā agrīnas brīdināšanas zīme. Šādos gadījumos tā saucamās noteikšana HbA1c Tiekties pēc vērtības.
Kaut arī cukura diabēta līmeni asinīs pirmsdiabēta gadījumā daudzos gadījumos var tikai nedaudz paaugstināt, gandrīz visos saslimšanas gadījumos to var atrast lielā daudzumā Insulīns asinīs pierādīt. Liktenīga lieta par tīru insulīna rezistenci ir fakts, ka tā lielākoties ir ideāla bez simptomiem derīguma termiņš beidzas, un šī iemesla dēļ parasti tikai uz Tiek diagnosticēts aizkuņģa dziedzera bojājums.
1. tipa cukura diabēts
1. tipa diabēts balstās uz vienu absolūts Insulīna deficīts (sinonīms: galvenokārt no insulīna atkarīgs diabēts). Sakarā ar ģenētisku defektu un īpašu veidošanos pret beta šūnas aizkuņģa dziedzeris ir vairāk vērsts antiviela insulīnu ražojošās šūnas mirst.
Tā rezultātā orgāns vairs nespēj saražot pietiekamu daudzumu audu hormona un izdalīt to asinsritē. Glikoze, kas absorbēta caur pārtiku, vairs nevar vai tikai nepietiekami uzsūcas taukaudu šūnās, muskuļos vai aknās.
Cukura līmenis asinīs skartajiem pacientiem parasti ir ļoti augsts (Hiperglikēmija). Šis nosacījums rada vairākas briesmas. No vienas puses, dažādām šūnām nevar piegādāt pietiekamu daudzumu cukura. Tas nozīmē, ka viņiem nevar piegādāt pietiekami daudz enerģijas un viņi tikai savus uzdevumus var veikt nepienācīgi. Ja 1. tipa diabēts netiek ilgstoši ārstēts, tas novedīs pie Asins paskābināšana un daudzu vielmaiņas procesu nopietns traucējums organismā. Sliktākajā gadījumā 1. tipa diabēts var izraisīt pat nāvi.
Populāri sauc šo insulīna deficīta formu Nepilngadīgais diabēts izraudzīts. Ilgi tika pieņemts, ka īpaši jauniešiem attīstījās 1. tipa diabēts. Šo faktu šodien nevar pilnībā noraidīt, jo maksimālā vecuma robeža pirmajai šīs diabēta formas parādīšanās robežai ir 11 līdz 14 gadi. Tomēr ir arī gadījumi, kad skartie pacienti neuzrāda pirmos simptomus līdz pusmūža vecumam. 1. tipa diabētu parasti ārstē, izmantojot ārēja insulīna padeve. To var izdarīt, lietojot hormonu perorāli vai injekcijas veidā. Īpaši ar bērniem tagad tiek izmantoti tā sauktie Insulīna sūkņi atpakaļ.
2. tipa cukura diabēts
Atšķirībā no 1. tipa cukura diabēta, kurā jau no paša sākuma ir insulīna deficīts, šī diabēta forma balstās uz to agrīnā stadijā Specifisko insulīna receptoru darbības traucējumi. Īpaši insulīna receptori aknas-, Muskuļi- un Tauku šūnas pakāpeniski zaudē spēju reaģēt uz audu hormonu.
Šis posms tiek saukts medicīnā Insulīna rezistence izraudzīts. 2. tipa diabēts tiek saukts arī daudzās speciālistu grāmatās relatīvais insulīna deficīts. Sākotnējā posmā aizkuņģa dziedzeris mēģina kompensēt esošo insulīna rezistenci, palielinot hormona ražošanu un sekrēciju. Ilgtermiņā aizkuņģa dziedzeris tiek kompensēts ar šo mehānismu Satriekts.
Tā kā receptora rezistence progresē, mobilizējamais insulīna daudzums vairs nav pietiekams, lai atbilstoši samazinātu cukura līmeni asinīs. Tādēļ sākotnējai insulīna rezistencei seko insulīna deficīts.
Lielākā daļa slimo cilvēku to īpaši parāda šajā brīdī nespecifiski simptomi piemēram, nogurums, vājums, Izsalkuma sajūta un Svara pieaugums. Turklāt jūs varat depresīvas noskaņas ir pirmā norāde par 2. tipa diabēta klātbūtni. Ļoti nespecifisko pazīmju dēļ šī diabēta forma vairumā gadījumu tiek atzīta par vēlu.
Indikācijas
Kad insulīnu lieto terapijā?
Cilvēki ar vienu 1. tipa cukura diabēts ir atkarīgi no ārēji piegādāta insulīna, jo organisma paša insulīna veidošanās un izdalīšanās nav pietiekama. 2. tipa diabēta slimniekus ārstē ar insulīnu, ja uztura pasākumi un perorālie medikamenti (tabletes) vairs nav efektīvi un cukura līmenis asinīs nav pietiekams.
Pie a Gestācijas diabēts Nedrīkst lietot perorālos pretdiabēta līdzekļus, tāpēc lieto insulīnu, ko injicē caur injekcijas adatām.
Insulīna preparāti
Ir dažādi insulīna veidi, kas galvenokārt atšķiras pēc darbības ilguma, tāpēc katram insulīna veidam ir nepieciešams atsevišķs ievadīšanas grafiks.
Šis ir viens no tā sauktajiem īslaicīgās darbības insulīniem
- Regulārs insulīns un
- īslaicīgas darbības insulīna analogi.
Cilvēka insulīns (parastais insulīns) stājas spēkā pēc 30–45 minūtēm un tiek ievadīts zem ādas (subkutāni). Tā ir daļa no periodiskas tradicionālās terapijas vai insulīna sūkņa terapijas, un to izmanto arī sākotnēji diagnosticēta diabēta sākotnējā ārstēšanā. Ir svarīgi, lai pacients uzturētu ēšanas intervālu no 15 līdz 20 minūtēm, lai parastais insulīns darbotos optimāli.
Īslaicīgas darbības insulīna analogi, t.i. Arī zem ādas tiek uzklāts ķīmiski modificēts insulīns, taču modificēto ķīmisko īpašību dēļ nav nepieciešams uzturēt smidzināšanas ēšanas intervālu: darbības sākums notiek ātri, pēc 15 minūtēm.
Cits insulīna veids, ko izmanto diabēta terapijā
- kavēšanās insulīni. Šie preparāti sastāv no insulīna un piedevas (protamīna, cinka, sērfošanas), kas nozīmē, ka hormons darbojas ilgāk. Aizkavējošos insulīnus injicē subkutāni un var pārveidot par starpposma insulīniem, kuru iedarbība ilgst 9 līdz 18 stundas, un
-
Ilgstoši insulīni, kuru darbības ilgums pārsniedz 24 stundas. Insulīna savienošanās ar citu vielu palēnina insulīna sadalīšanos tā pamata veidojošajos blokos, tādējādi pagarinot noteiktā hormona daudzuma darbības ilgumu.
Jomā vidējs darbības ilgums ir bieži lietots NPH insulīns. Pie visilgāk efektīvs ir analogi detemir, glargine un degludec.
Lielākā daļa šo zāļu ir neefektīvas, ja tās lieto iekšķīgi. Šīs parādības pamatā ir fakts, ka sintētisko insulīnu olbaltumvielu ķēdes kuņģa-zarnu traktā tiek sašķeltas ar paša organisma enzīmu palīdzību, pirms hormons var stāties spēkā.
Insulīna terapijas laikā tiek nošķirti divi uzņemšanas mehānismi. Parasti pacienti ir spiesti piemērot tā saucamo pamata insulīna devu vienu līdz trīs reizes dienā. Šajā kontekstā ilgstošas darbības Insulīni. Šī pamata deva sedz ikdienas pamatvajadzības.
Pirms ēšanas jānosaka pašreizējais cukura līmenis asinīs. Lielu vērtību vai ēdienu, kas bagāti ar cukuru, gadījumā papildus pamata insulīna daudzumam var ievadīt bolus. Tie insulīni, kas ir īpaši piemēroti, ir īpaši piemēroti kā bolus rīkojies ātri un īsi.
Izlasiet arī mūsu tēmu: Actrapid® pildspalvveida pilnšļirces ar īslaicīgas darbības parasto insulīnu
Insulīna pumpis
Diabētiķi, kas atkarīgi no insulīna, daudzos gadījumos ir spiesti to darīt Neatkarīgas insulīna injekcijas katru dienu ielikt. Dažiem slimniekiem tas var radīt stresu. Turklāt regulāri notiek ādas izrāviens, kas kalpo kā dabiska aizsargājoša barjera Infekcijas risks, Iekaisums un neizskatīgi zilumi (Brūces).
Īpaši jauniešiem, kuri apmeklē Cukura diabēts šī ir sarežģīta situācija.Mūsdienās diabēta pacientiem ir iespēja izmantot tā saukto insulīna sūkni. Insulīna pumpis ir medicīniska ierīce, kuru var izmantot insulīna terapijai. Regulāra vajadzīgā insulīna daudzuma ievadīšana ir iespējama aizstāj mazu, programmējamu sūkni.
Lai iestatītu insulīna sūkni, attiecīgajam pacientam piešķir a katetru zem ādas ievietots. Vairumā gadījumu tas notiek ap vēderu. Faktiskajam insulīna pumpim vajadzētu būt pastāvīgi uz ķermeņa (piemēram, uz jostas). Teorētiski tomēr ir iespējams arī īsu laika periodu ierīci atdalīt no katetru sistēmas.
Šāda insulīna sūkņa lietošana ir īpaši piemērota cilvēkiem, kuri ir jaunāki par 1. tipa cukura diabēts Ciest. Insulīna sūkņa lietošanas princips ir aptuveni vienāds ar parasto insulīna injekcijas terapiju (īsi - IKT).
Organisms regulāri saņem tā saukto Pamatlikme, kurai jāaptver pamatprasība, paēduši. Noteiktos gadījumos (piemēram, ar paaugstinātu glikozes uzņemšanu tāpat kā pārtikas produktiem, kas ir īpaši bagāti ar ogļhidrātiem) ar pogas pieskārienu var ievadīt atsevišķu insulīna bolusu.
Vairumā gadījumu to izmanto pamatvajadzību apmierināšanai neliels daudzums īslaicīgas darbības insulīna vairākas reizes dienā pielietots. Pretstatā tam var izmantot parasto injekcijas terapiju ilgstošas darbības insulīni (piemēram, NPH insulīns). Neskatoties uz samērā ērto insulīna sūkņa lietošanu, nevajadzētu aizmirst, ka šis ir viens nevar aizstāt veselīgu aizkuņģa dziedzeri.
A Pašreizējā cukura līmeņa asinīs mērīšana insulīna sūkņa lietošana vēl nav iespējama, un tas pacientam arī turpmāk jāveic patstāvīgi.
Insulīna sūkņa lietošana ir laba alternatīva, īpaši diabēta slimniekiem ar tā saucamo rītausmas parādību. Tas nozīmē tos pacientus, kuru Cukura līmenis asinīs īpaši pa nakti (parasti ap pulksten četriem) strauji palielinās. Šī glikozes līmeņa paaugstināšanās iemesls ir viens Paaugstināta aknu šūnu aktivitātekas šajā laikā asinsritē izdala milzīgu daudzumu cukura.
Ar insulīna sūkņa palīdzību slimie pacienti vairs nav spiesti piecelties nakts laikā un ievadīt insulīna bolus. Insulīna sūknis var ieprogrammēts tieši tāka guļot viens piemērota insulīna deva kļūst. Tādā veidā var izvairīties no tipiskas insulīna nelabvēlīgās iedarbības - rīta hiperglikēmijas. Šī priekšrocība līdz šim ir ļoti būtiska jebkāda metabolisma nelīdzsvarotība (neatkarīgi no tā, vai tā ir pāreja uz hiper- vai hipoglikēmiju) izraisīt smagus orgānu bojājumus var.
Pārtikas apvienošana ar insulīnu
Pārtikas apvienošana ar insulīnu ir viena Uztura forma pēc tam, kad Insulīna līdzsvars vada. Pārtikas insulīna apvienošana padara mērķi par insulīna līmeni asinīs: a Piemērotu ēdienu izvēle pazemināt. Papildus ēdiena izvēlei arī spēlē garāki pārtraukumi starp ēdienreizēm ir svarīga loma šajā uztura formā.
Pārtikas apvienošanas ar insulīnu fizioloģiskais pamats ir fakts, ka abi Tauku zudums (Lipolīze), kā arī glikogēna sadalīšanās caur augstu Insulīna līmenis asinīs kavē kļūt. Pazeminot šo līmeni, Paaugstināts ķermeņa tauku sadalījums un notievēšanas efektu var uzlabot.
Pārtikas insulīna apvienošanas princips ir balstīts uz proteohormona insulīna fizioloģisko sekrēciju un darbības modeļiem.
No rīta tam būtu jāuzsver liels uzsvars mērķtiecīga ogļhidrātu uzņemšana jānovieto. Sātīgām brokastīm ar maizi, rullīšiem un pastas, kas satur cukuru, vajadzētu organismam nodrošināt pietiekami daudz enerģijas, lai to varētu patērēt visu dienu. Turklāt izsalkums no rīta būtu jāapmierina ar musli un daudz augļu. Saskaņā ar insulīnu, starp brokastīm un pusdienām jābūt aptuvenam pārtikas apvienojošam uzturam 5 stundu pārtraukums jārespektē.
Uz Pusdienlaiks veido vienu sabalansēts jaukts uzturs, kurā ir liels ogļhidrātu īpatsvars, kas ir ideāls pamats ķermeņa uzturēšanai. Dēļ jau augsts insulīna līmenis šajā diennakts laikā uzņemto cukuru var metabolizēt bez jebkādām problēmām. Arī Starp pusdienām un vakariņām jābūt pārtraukumam piecas stundas. Saskaņā ar insulīnu pārtikas apvienošana parasti ir efektīvs tauku zaudējums iespējams tikai vakara stundās un naktī.
Vakarā ķermenis jāpielāgo tauku rezervju sadalījumam. Tas nozīmē, ka pilnīgi uz Var izvairīties no ogļhidrātu patēriņa nokļuvu. Ēdot ogļhidrātus saturošus pārtikas produktus vakaros, tiktu veicinātas B šūnas aizkuņģa dziedzeris izraisīt pārmērīgu insulīna daudzumu, kas rodas un nonāk asinsritē.
Tā rezultātā tas nāktu nakts laikā nesadalīt taukus. Pārtikas apvienošana ar insulīnu ir īpaši piemērota vakarā Olbaltumvielu piegādātāji piemēram, zivis un gaļu, lai optimizētu panākumus. Turklāt salātus un dārzeņus var patērēt, neizraisot augstu insulīna līmeni.
No medicīniskā viedokļa atbilstība insulīna un pārtikas apvienošanai nav nekritiska. Vācijas uztura biedrība (īsumā - DGE) pat nepārprotami neiesaka ievērot šāda veida diētas. Pārtikas insulīna apvienojums un tam pievienotais Ogļhidrātu un olbaltumvielu atdalīšana Pēc DGE domām, nav jēgas ēst ēdienu.
Sabiedrība uzskata, ka (pretēji iepriekš pieņemtajam) organismam ir pilnīgi iespējams vienlaikus sagremot ogļhidrātus un olbaltumvielas. Turklāt DGE uzsver, ka ogļhidrāti ir a svarīga pārtikas sastāvdaļa un ķermeni nevar uzturēt veselīgu bez viņiem.
Komplikācijas
Iespējams, ja insulīns tiek pārmērīgi lietots vai uzņemts pārāk mazs daudzums pārtikas, rodas zems cukura līmenis asinīs (hipoglikēmija).
Injekcijas vietās tauku šūnas var uzkrāties zem ādas un izraisīt sacietēšanu.
Iespējams, ka šūnas kļūst nejūtīgas pret insulīnu, jo šūnā tiek traucēta glikozes izmantošana un / vai tāpēc, ka ir traucēta insulīna un tā receptoru mijiedarbība uz šūnas virsmas. Biežie cēloņi tam ir aptaukošanās un infekcijas.